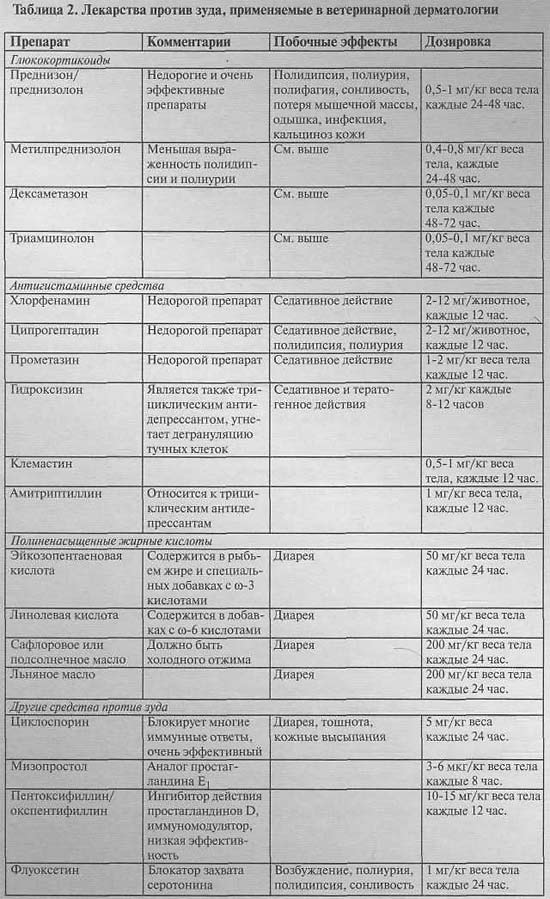
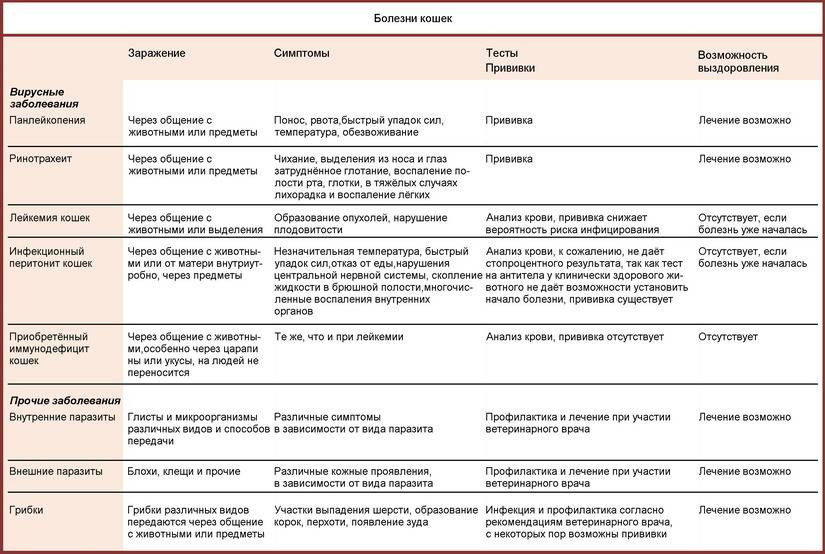
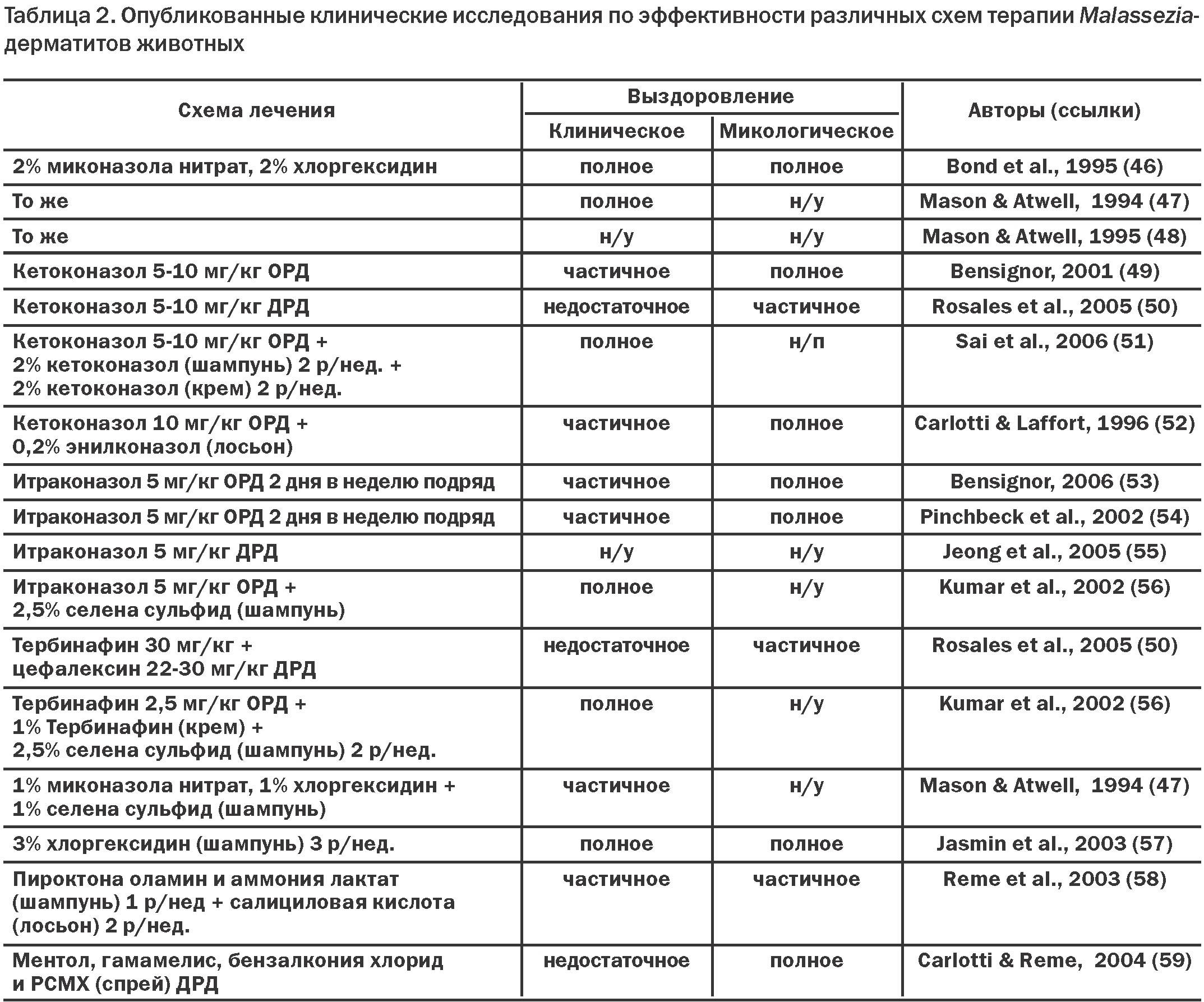
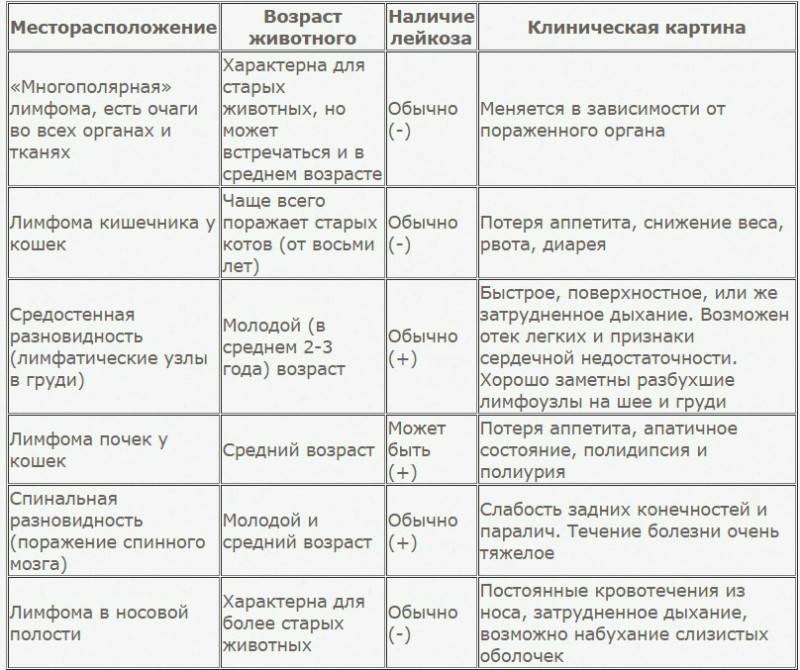
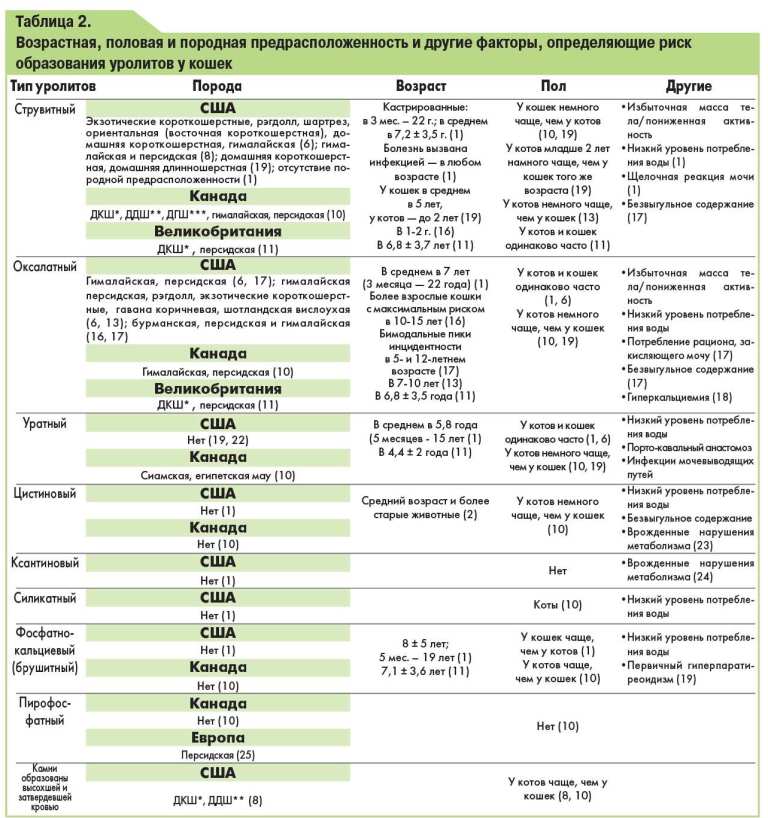
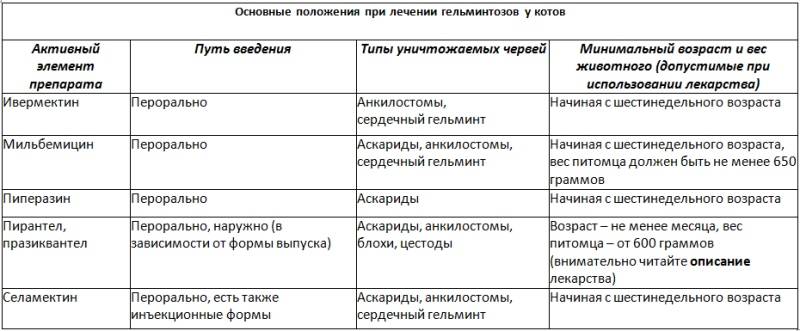
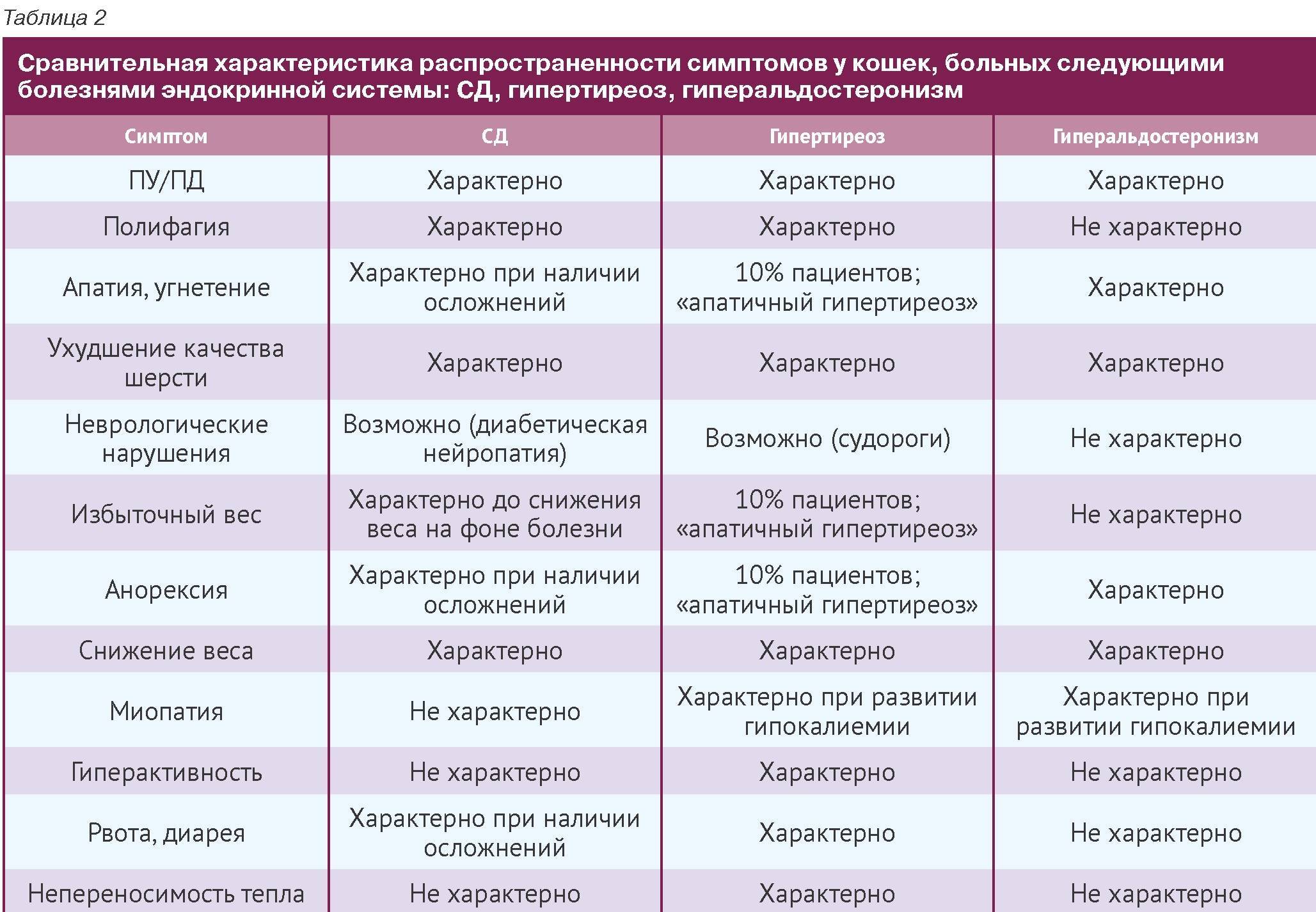
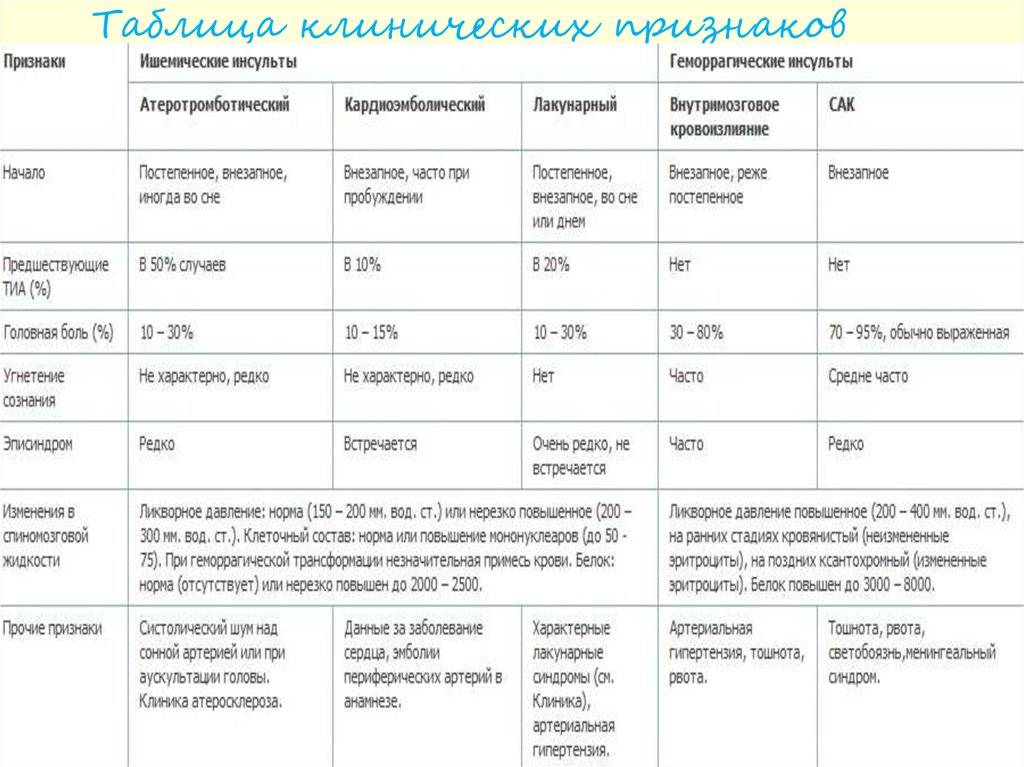
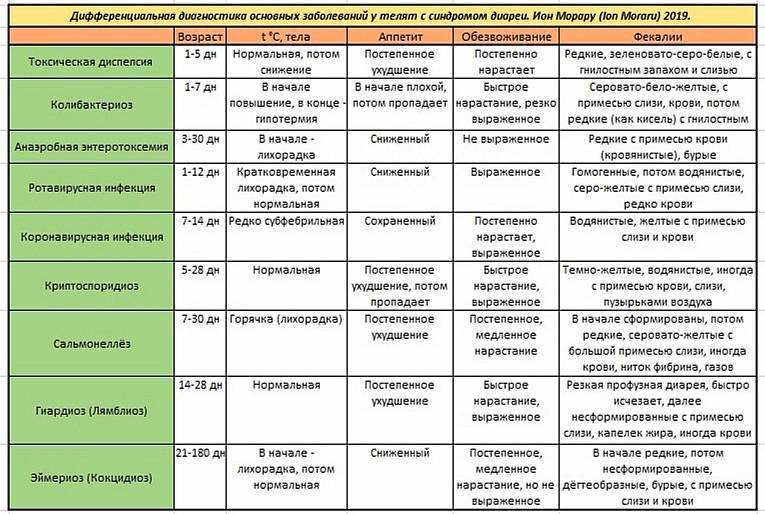
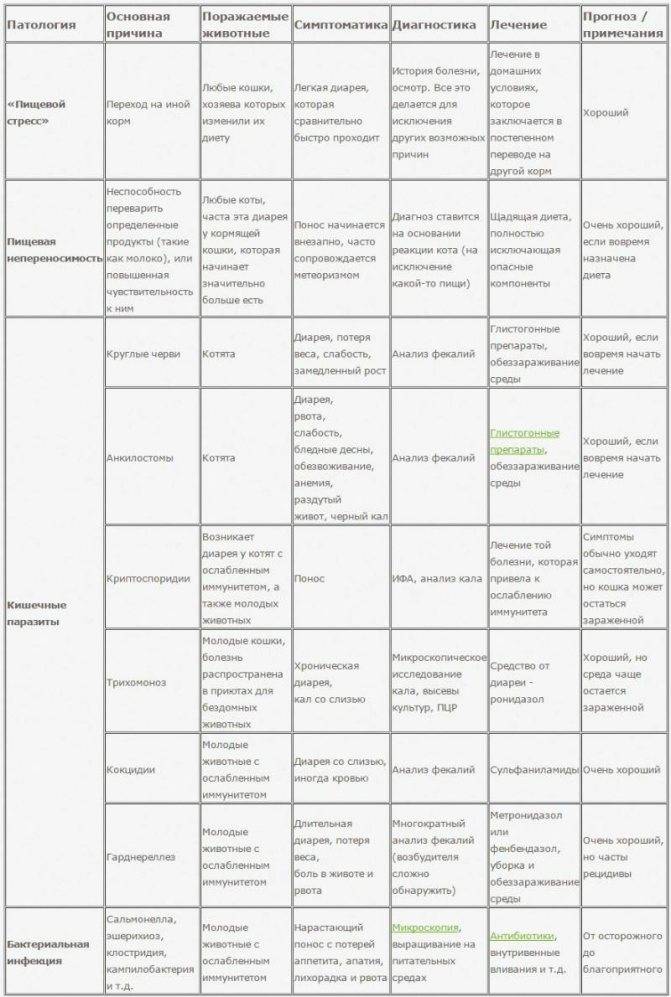
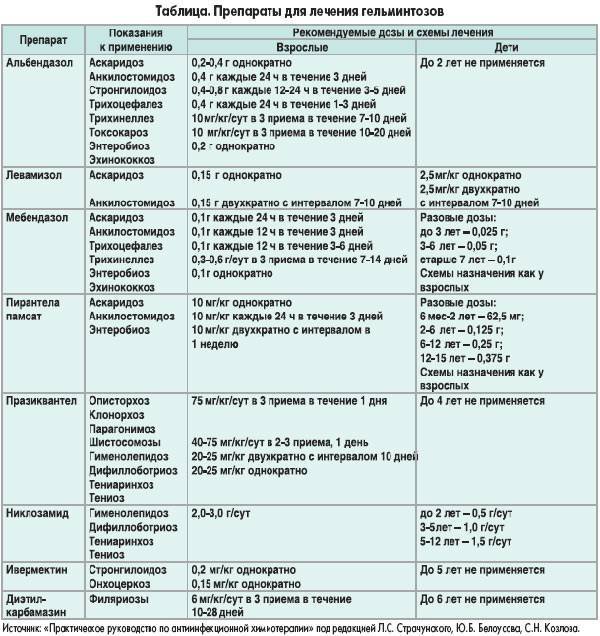
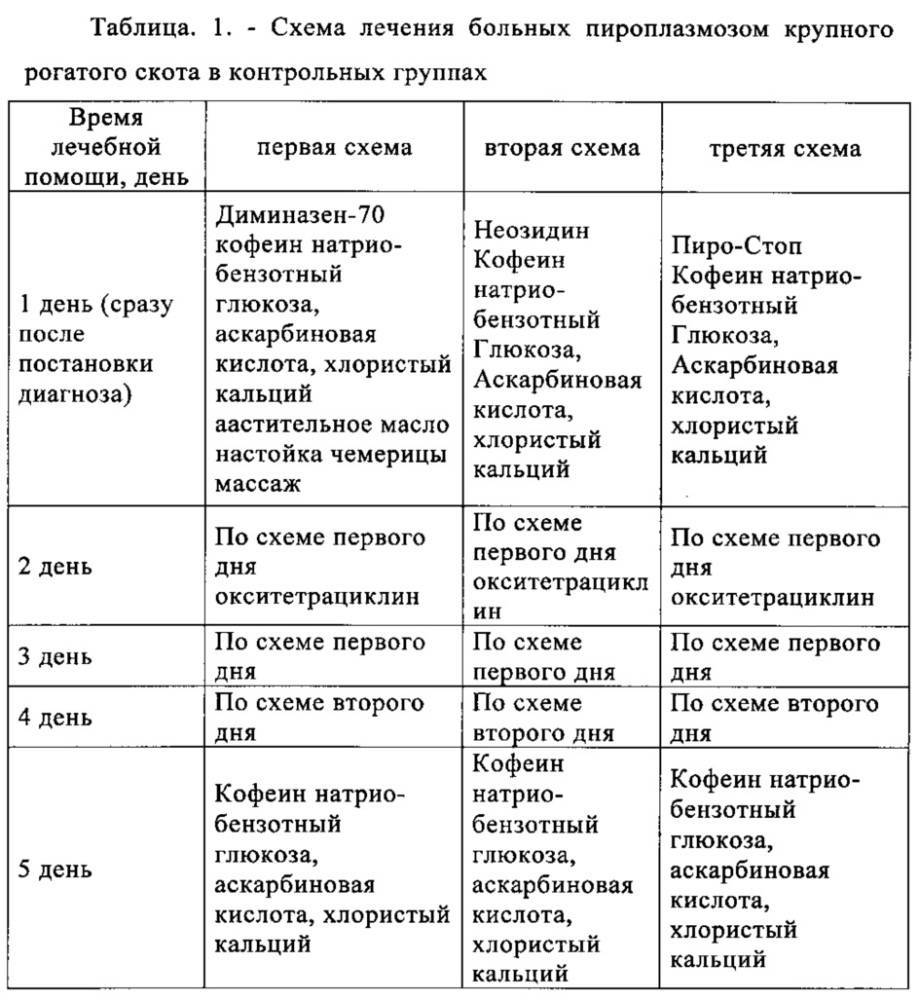
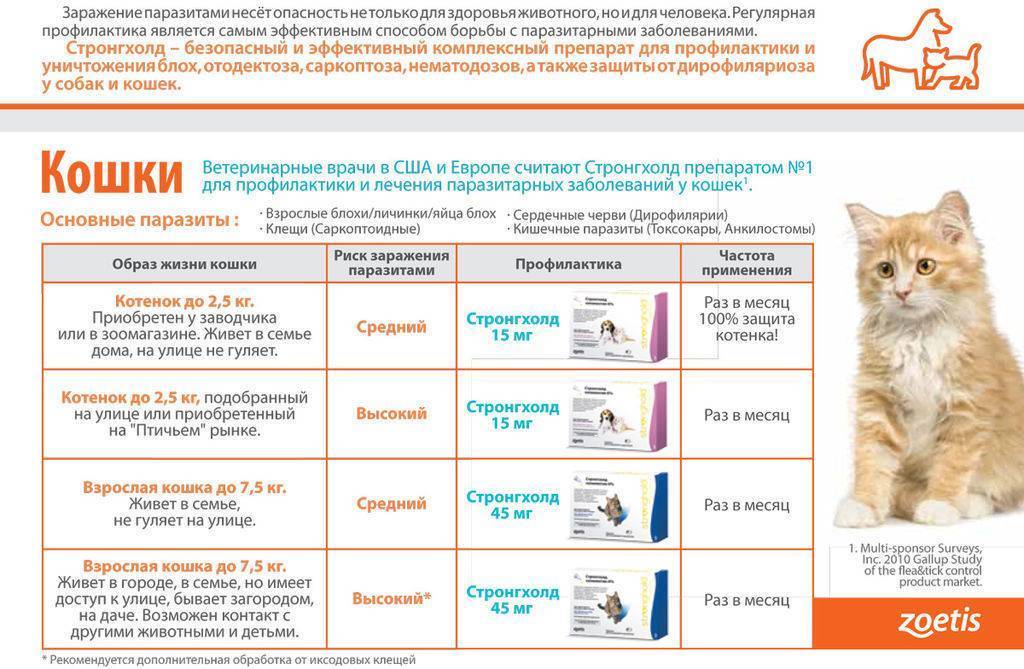
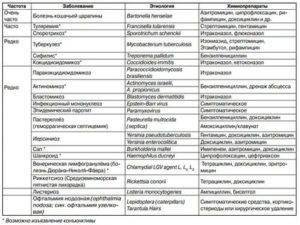
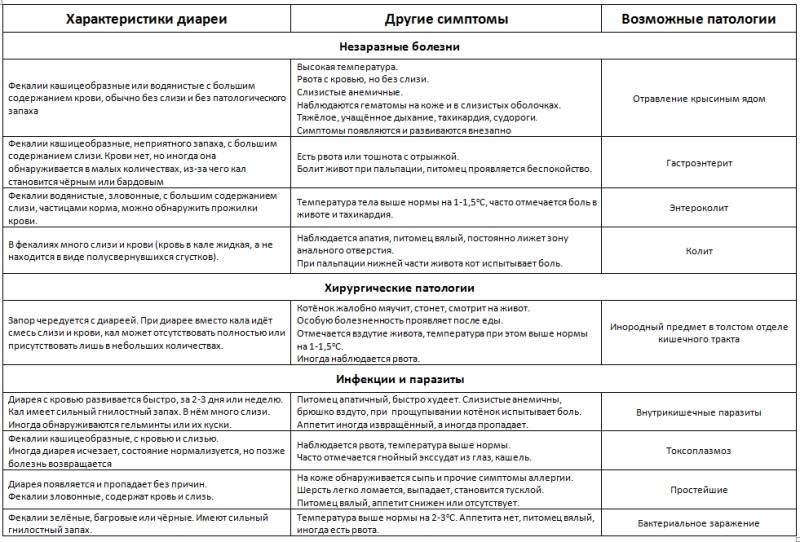
А теперь правда: распространенные побочные эффекты при приеме статинов
Естественно, что побочные эффекты есть у всех лекарств. Поэтому их прием необходимо начинать только после консультации с врачом. Насколько высок риск осложнений при приеме статинов?
Доказано, что статины не вызывают какие-либо существенные изменения в структуре или функции печени. Они усиливают функцию печени, поэтому несколько повышается уровень печеноных ферментов аланинаминотрансферазы (АЛТ), аспартатаминотрансферазы (АСТ). Но это не несет значительных рисков для здоровья. Допускается трехкратное повышение этих показателей функции печени, соответствующей приблизительно 120-150 ЕД/л.
Более того, есть данные, что применение статинов допустимо даже при заболеваниях печени, например, при хроническом гепатит С, что ранее считалось противопоказанием. Конечно, лечение должно контролироваться кардиологом и гепатологом. Ещё один пример, когда польза от приема статинов значительно превышает возможный вред — жировой гепатоз, при котором часто повышены уровни АЛТ, АСТ и гаммаглутамилтранспептидазы (ГГТ), но и риски ССЗ при этой патологии огромны.
Что касается побочных эффектов, сказывающихся на мышцах, то в редких случаях пациенты могут испытывать мышечные боли. Но ощущения вполне терпимые и проходят после прекращения приема статинов. Самый опасный побочный эффект — рабдомиолиз или распад мышц — встречается настолько редко (один на 100000 случаев), что почти эквивалентен риску аварии при поездке в троллейбусе.
Причины снижения дозировки или отмены препарата:
- Повышенный уровень фермента креатинфосфокиназы (КФК, креатинкиназа, КК), поступающего из мышечной ткани, в крови. Анализы на КФК должны проводиться всем больным, принимающим статины. Требует внимания превышение нормы более чем в четыре раза, но и это не строгий повод для абсолютного прекращения терапии. Также учитывается наличие симптомов со стороны мышечного каркаса и др. факторы.
- Недостаточная функция щитовидной железы.
- Значительный дефицит витамина D.
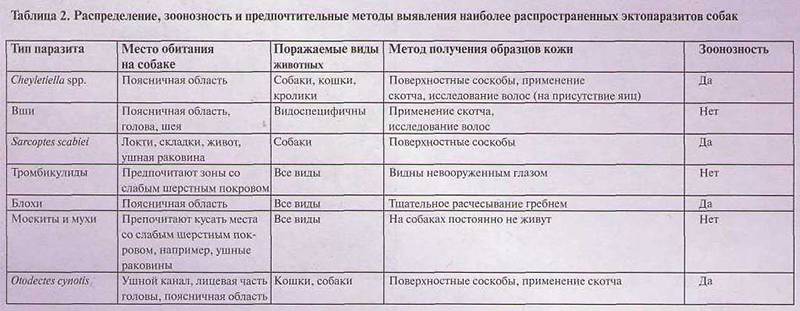
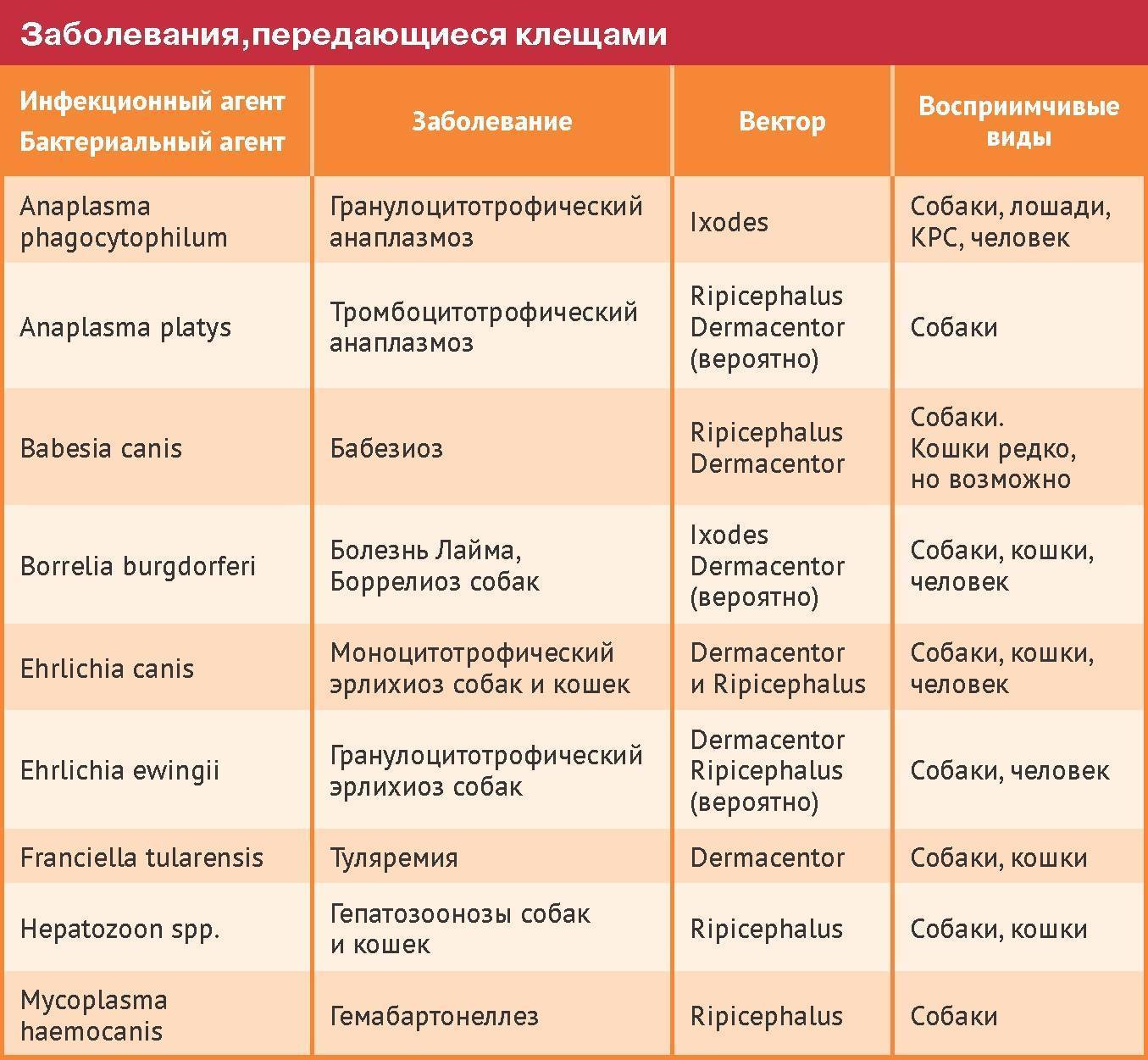
Бешенство
Самым опасным вирусным зооантропонозом является бешенство. Болезнь характеризуется следующими признаками:
- Возбудитель — миксовирус.
- Переносчики — бездомные собаки, кошки, дикие плотоядные.
- Инфицирование — через слюну при укусе больного животного или дефекты кожи и слизистой.
- Инкубационный период. После укуса животное наблюдают 10 суток. Если не наступило клинических проявлений, животное считают здоровым.
- Симптомы — нервные явления.
- Формы заболевания:
- Буйная. Обильное слюнотечение, агрессивное поведение, извращение аппетита, паралич. Светобоязнь, водобоязнь. Спустя 3-11 суток животное гибнет.
- Паралитическая. Длится до 4-х дней. Параличи наступают без фазы агрессии.
- Атипическая. Симптомы стёртые. Заканчивается параличами и гибелью.
Диагностика:
- Прижизненная — на основании анамнеза, эпизоотической обстановки, клинических симптомов.
- Посмертная — гистологическое исследование головного мозга.
- Лечение. Инъекция специфической сыворотки в течение 72 часов. Если проявились симптомы — лечение неэффективно.
- Профилактика — ежегодная вакцинация.
 Бешенство у кошки
Бешенство у кошки
ФИП у кошек
ФИП — болезнь, поражающая иммунную систему котов. В научной литературе может именоваться инфекционным перитонитом.
После обнаружения этой патологии в начале 60-х годов прошлого столетия специалисты полагали, что ее развитие провоцирует коронавирус. Он присутствует в организме кошек в неактивной форме и способен мутировать в ФИП. Однако в свете последних исследований иммунологи опровергают это мнение. Согласно результатам недавних открытий коронавирус не влияет на возникновение ФИП.
Коронавирус является наиболее опасной инфекцией кошек
В рамках альтернативной теории ученые считают, что существует несколько штаммов вируса, и только один из них трансформируется в ФИП. Однако методов выделения генетически однородного вирусного потомства до сих пор не разработано. Лабораторные тесты дают возможность увидеть количественное выражение коронавируса. Анализов, выявляющих ФИП, не существует.
В России заболевание появилось в середине 90-х годов прошлого века, совпав с массовым породным разведением котов. Более всего патологии подвержены 10-месячные котята. Основываясь на этой статистике, специалисты утверждают, что иммунитет к ФИП обусловлен возрастом питомца. Многие штаммы коронавируса безвредны, и животные продолжают оставаться здоровыми на протяжении всей жизни.

Развитие ФИП напоминает бомбу замедленного действия
Чем опасен ФИП
FIP является следствием мутации энтеритного вируса FECV. Несмотря на то, что болезни схожи по биологическим качествам, по степени патогенности они кардинально противоположны. Инфекция, вызывающая энтерит, повреждает клетки кишечного эпителия, а ФИП, как например, СПИД, поражает клетки иммунной системы. В результате развиваются воспалительные процессы различных систем, приводящие к летальному исходу.

В группе риска находятся питомцы, возрастом от полугода до 2 лет
Этиопатогенез заболевания
Причиной заражения является плохое состояние иммунитета, влияющее на восприимчивость животных к заболеванию. Если организм питомца дает достойный иммунный ответ, активизация вируса в макрофагах останавливается. Если он проникает сквозь клеточную защиту, питомец заражается.
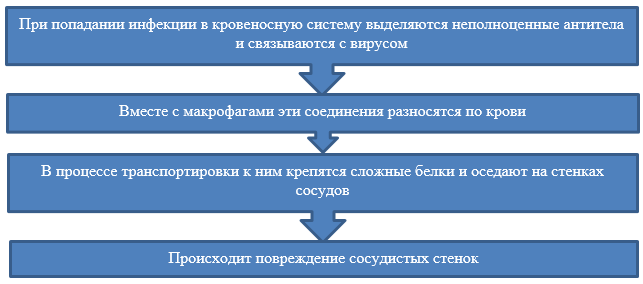
Процесс заражения
Микрофаги — клетки иммунной системы, деятельность которых направлена на борьбу с инфекционными агентами. При нормальной работе организма они захватывают и переваривают вредные микроорганизмы. При иммунных сбоях они не способны нейтрализовать вирус.
К смертельному исходу приводит не вирус, а вырабатываемые дефектные антитела
Почему коронавирус мутирует в ФИП?
Факторы, провоцирующие мутацию, не изучены. Ученым удалось лишь выяснить причины, увеличивающие риск модификации коронавируса в ФИП:
- Стресс. Большая скученность либо переезд в новый дом вызывают у животных дискомфорт.
- Возраст. Пожилые и молодые кошки более подвержены заболеванию. В группе риска находятся питомцы возрастом от 6 месяцев до 6 лет и после 11 лет.
- Ослабленный иммунитет. Поскольку ФИП относится к категории иммунных патологий, снижение защитных функций организма увеличивает шансы на мутацию.

Возможна и предрасположенность к ФИПу
Виды ФИП
Таблица 1. Виды ФИПа
| Влажный | Сухой |
|---|---|
| Считается острой разновидностью патологии. Происходит серьезное повреждение сосудов, сопровождающееся вытеканием белка. Процесс проявляется в виде выхода транссудата в брюшную, перикардиальную либо плевральную полости. Эта форма патологии развивается от 2 до 4 месяцев. | Хронический тип, для которого характерно образование узелков в органах. Встречается у животных со сформировавшейся иммунной системой. Степень тяжести патологии обусловлена отделом организма, в котором происходит инфекционный процесс. Развивается медленно, до 6 месяцев. |
Чаще регистрируется влажная форма. Иногда оба вида болезни присутствуют одновременно.

Водянка — один из симптомов ФИП
Когда назначаются анализы?
Измерить уровень мочевой кислоты нужно в ряде случаев:
- Подозрение на подагру. Ее симптомы: болезненность, покраснение и отек суставов, особенно воспаление основания сустава большого пальца ноги. Подагра часто вызывает воспаление суставов, особенно первого плюснефалангового сустава.
- Диагностика мочекаменной болезни. Патология связана с выведением большого количества мочевой кислоты. В случае тяжелой почечной колики анализ помогает определить тип мочевых камней у больного. Почечная колика характеризуется сильной болью внизу живота, иррадиирующей вплоть до спины. Также у больных отмечается выраженное уменьшение выделяемой мочи, гематурия или изменение цвета мочи.
- Почечная недостаточность.
- Гестоз у беременных.
Дополнительные (неспецифические) симптомы при повышении мочевой кислоты:
- боль и жжение в области мочевого пузыря;
- Увеличение количества мочи;
- лихорадка;
- боль в животе и поясничной области;
- тошнота и рвота.
Обследование также должно проводиться среди онкологических больных, проходящих химиотерапию и лучевую терапию. Химиотерапия ускоряет разрушение раковых клеток с высвобождением из них пуриновых соединений, впоследствии превращающихся в мочевую кислоту. Также анализы назначаются для контроля за ходом лечения у больных подагрой.
Профилактика
Чтобы снизить риск развития заболеваний у любимых питомцев, придерживайтесь следующих рекомендаций:
регулярно посещайте ветеринара для профилактических медицинских осмотров;
следите за тем, чтобы питание кошки было сбалансированным;
не допускайте ожирения у животного;
для профилактики глистов не используйте в питании кошки сырое мясо и рыбу
При кормлении животного сухим кормом обращайте внимание на срок годности пищевого продукта;
не отказывайтесь от обязательных прививок для кошек. Например, от бешенства можно уберечься только при помощи вакцинации.
Исход любого заболевания кошки в первую очередь зависит от грамотных действий хозяина: при появлении у животного любых патологических признаков следует обратиться за консультацией к специалисту.
Вопрос-Ответ
Заразен ли опоясывающий лишай?
Опоясывающий лишай заразен, развитие заболевания вызывает вирус варицелла-зостер. При первичном заражении наблюдается развитие ветряной оспы. Повторное заражение провоцирует развитие лишая. Продолжительное время человек может являться вирусоносителем, не представляя при этом опасности для окружающих. Передается вирус контактным путем: через биологические жидкости организма, воздушно-капельным путем, от матери плоду, через предметы обихода.
Может ли аллергия быть похожа на лишай?
Вначале заболевания лишай имеет те же проявления, что и аллергия. Высыпания похожи по форме, локализации и цвету. Но есть и отличительные признаки: сыпь при лишае имеет четкие очертания и расположена на четко определенных участках тела, зуд появляется редко, но часто отмечается повышение температуры и увеличение лимфоузлов. При аллергии, наоборот, высыпания распространяются по телу беспорядочно, кожа отекает, пациента беспокоит сильный зуд. Температура при аллергической реакции чаще всего повышается только у детей. Для дифференциации заболевания необходима консультация аллерголога. При появлении любых высыпаний у ребенка необходимо обратиться к педиатру и детскому аллергологу.
Как выглядит лишай от солнца?
Солнечный лишай, или солнечная болезнь — это сезонное заболевание, которое появляется под действием прямых солнечных лучей. Характерные признаки лишая от солнца: гиперпигментация и шелушение. Пятна различной формы нежно-розового цвета, чаще всего появляются на спине, плечах, шее, груди и животе, на солнце пятна становятся светлее здоровых участков кожи. При механическом воздействии, контакте с одеждой пятна начинают шелушиться.
Чем мазать отрубевидный лишай?
Одним из основных методов лечения отрубевидного лишая является местная терапия. На пораженные участки кожи наносят противогрибковые препараты (мази, кремы, спреи, шампуни и специальные растворы с антимикотическими свойствами), широко используются серная и салициловая мази. Обязательным условием успешного лечения лишая является консультация у дерматолога.
Можно ли вылечить лишай уксусом или йодом?
Часто для лечения лишая в домашних условиях используют уксус и йод. Дерматологи настоятельно не рекомендуют использовать эти средства и заниматься самолечением. Уксус (уксусная эссенция) и йод при длительном применении способны вызвать сильный ожог кожи. При появлении у ребенка любых высыпаний и поражений кожи необходима консультация детского дерматолога.
Чем опасен отрубевидный лишай?
Несмотря на кажущуюся безопасность, последствия отрубевидного лишая могут быть крайне неблагоприятны. К числу таких осложнений относятся: дерматит, кожные аллергические реакции, косметический дефект и психологический дискомфорт. Заболевание склонно к частым рецидивам.
Как появляется розовый лишай?
Розовый лишай развивается на фоне ослабления иммунитета, после переохлаждения или перенесенного инфекционного заболевания. Инфекционные агенты являются «спусковым крючком» для развития аллергической реакции в виде лишая. Спровоцировать развитие заболевания могут стресс, нарушения пищеварения и обмена веществ, укусы насекомых и др. Любые проявления розового лишая у ребенка — это повод записаться на консультацию к детскому иммунологу. Врач выяснит причины заболевания, назначит необходимое лечение, расскажет, как укрепить иммунитет.
Может ли стригущий лишай пройти без лечения?
Стригущий лишай, или микроспория — это грибковое заболевание, поражающее верхний слой кожи. Самостоятельно, без должного лечения стригущий лишай проходит исключительно в редких случаях. Для того чтобы узнать, как навсегда избавиться от заболевания, необходима консультация трихолога.
Твердый, плотный стул
Этот симптом может означать, что организму слишком мало воды и клетчатки, поэтому образуется запор. Чтобы справиться с этой проблемой необходимо правильно увлажнять организм (минимум 2 литра воды), часто менять рацион, включая богатые клетчаткой продукты, овощи, фрукты.
Также частая причина запоров — малоподвижный образ жизни.
Запор вызывает:
- Чувство неприятного переполнения в желудке, метеоризм, из-за повышенного производства газа. Также приходится долго сидеть в туалете.
- Проблемы с внешностью. Люди, которые часто борются с запорами, имеют землистый цвет лица и кожу, склонную к прыщам. Картину дополняет неприятный запах изо рта, хроническая усталость, тяжесть или слабость .
Частые запоры также являются причиной геморроя и повышенного риска эрозий кишок, анальных трещин и рака.
Запор
Лечить запоры нужно под контролем врача. При этом часто безрецептурных слабительных недостаточно. Не рекомендуется применять слабительные постоянно.
Билирубин в моче
Физиологически у здоровых людей билирубин не должен присутствовать в моче. Наличие билирубина в анализе мочи может свидетельствовать о серьезном заболевании:
- печени;
- почек;
- желчных протоков.
На содержание билирубина в моче в частности следует обратить внимание беременным женщинам. Его наличие у будущих мам может свидетельствовать о:
- холестазе;
- патологии печени;
- заболевании желчных протоков.
Это может привести к преждевременным родам.
Билирубин – это желчный краситель, повышенный уровень которого в крови или моче у беременных может указывать на заболевание. В случае появления характерных симптомов стоит сделать биохимический анализ крови.
Болезникошек: онкология
Среди онкологических болезней кошек лидируют виды, вызванные агрессивными типами рака. Выявить заболевание у животного на ранней стадии трудно. Симптомы включают выпадение шерсти у кошек, слабость и апатию, плохой аппетит, припухлости на теле, отёки и различные виды поражений кожного покрова у кошек.
Доброкачественные либо злокачественные опухоли могут возникнуть в любых тканях и органах животного. В последнее время учёные считают, что вакцинация не помогает, а даже ухудшает ситуацию, провоцируя развитие саркомы у кошек. Кастрированные животные заболевают онкологией намного чаще, что обусловлено малоподвижным образом жизни и ожирением. Безусловно, в развитии онкологии большую роль играет генетическая предрасположенность. Онкологические болезни кошек: саркома, рак кожи, рак молочной железы, и другие заболевания.
При удалении доброкачественной опухоли хирургическим путём прогноз весьма благоприятный. В ветеринарной клинике Зеленограда такие операции производят профессионалы. Злокачественная опухоль чаще всё же убивает животное.
Вирусная лейкемия
Вирусный лейкоз (лейкемия) кошек – хронически протекающее заболевание вирусной природы. Сопровождается ослаблением защитных сил организма, патологическими новообразованиями (множественные лимфосаркомы) и развитием малокровия.
Лейкоз в скрытой форме может находиться в организме животного несколько лет, а при ослаблении иммунитета активируется и распространяется по организму.
Заражению подвержены котята и ослабленные кошки. Для человека и других животных риск инфицирования отсутствует.
Пути проникновения вирусного лейкоза:
- прямой контакт двух животных (слюна, истечения из носа, экскременты, с молоком матери, при вязке);
- внутриутробный;
- при переливании крови.
Вирусный лейкоз кошек трудно определить, так как сначала симптомы идентичны инфекциям пищеварительной системы (потеря массы тела, отсутствие аппетита, малокровие).
Далее развиваются новообразования в лимфатических узлах, появляется рвота, понос с кровью, воспаление глаз, шаткость походки, приводящая к параличу тазовых конечностей.
У беременных кошек потомство погибает внутриутробно или впервые дни после рождения (из-за анемии). Часто к лейкозу наслаиваются вторичные заболевания из-за отсутствия сопротивления инфекциям, отчего при лабораторной диагностике может выявиться несколько заразных болезней у одного животного.
Специфического лечения от вирусной лейкемии кошек не разработано. Основная терапия предполагает облегчение состояния животного и увеличение продолжительности жизни. Химиотерапия образований и сопутствующее лечение назначается индивидуально, по показаниям. Обязательно предпринимаются меры по недопущению распространения заболевания.
Оптимальным средством защиты кошки от этой инфекции является ежегодная вакцинация (Лейкоцел или Purevax FeLV), что особенно актуально для заводчиков редких пород.
Для профилактики в питомниках, гостиницах и ветеринарных клиниках рекомендуется часто стирать подстилки в горячей воде (минимум 60 градусов), так как вирус инактивируется при высокой температуре.
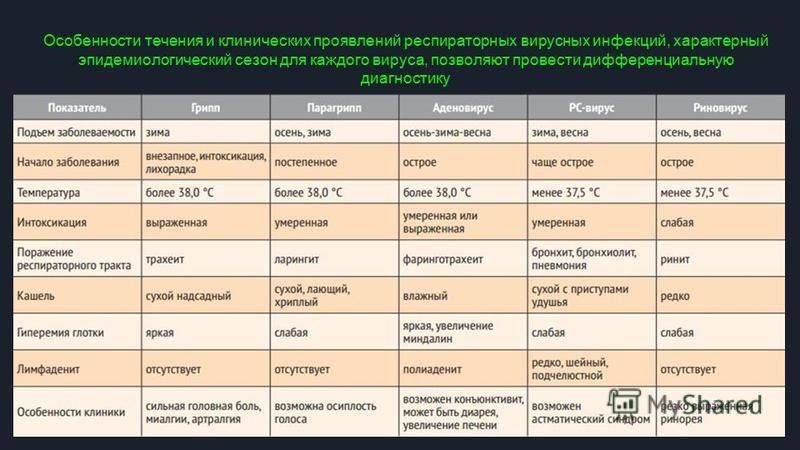
Осложнения ОРВИ
В большинстве случаев грипп является самоограничивающимся. Угроза для больного — постгриппозные осложнения, возникающие в 6% случаев. В группах риска, включающих людей с нарушенной, как правило, вторичной, приспособленностью иммунной системы, больных с хроническими заболеваниями органов дыхания, кровообращения и почек, пациентов в возрасте до 5 и старше 65 лет – этот показатель еще выше.
Осложнения после гриппа:
- В основном легочные: пневмония, бронхит, отит;
- Реже кардиологические: миокардит, эндокардит, перикардит;
- Неврологические: миелит, энцефалит, менингит;
- Приводящие к обострению хронических заболеваний. Например, бронхиальной астмы, хронической обструктивной болезни легких, недостаточности кровообращения, обострению симптомов болезни Паркинсона, ухудшению гликемического контроля при сахарном диабете.
У пациентов из групп риска грипп чаще всего приводит к опасным для жизни осложнениям: пневмонии, реже миокардиту, энцефалиту и менингиту. Почти 90% смертей от гриппа и его осложнений приходится на людей старше 60 лет.
Что общего между АЛТ и АСТ и в каких случаях определяют их концентрацию
Эти вещества — аланинаминотрансфераза (АлАт) и аспартатаминотрансфераза (АСАт) — относятся к группе трансаминаз — ферментов, содержащихся в печени, сердце, мышцах и некоторых других органах. Оба фермента принимают активное участие в белковом, углеводном и энергетическом обмене, т .е. необходимы для поддержания основных функций организма.
В норме трансаминазы находятся в клетках органов, практически не попадая в кровоток. Но в случае гибели клеток, они оказываются в кровяном русле, и их концентрация в организме возрастает. Поэтому эти вещества называют маркерами повреждений.
По количеству этих веществ можно судить о степени патологического процесса. Чем тяжелее протекает заболевание, тем выше уровень трансаминаз. Например, при инфаркте миокарда или тяжелом гепатите показатели этих веществ могут увеличиваться в 20-40 раз и более.
Заболевания роговицы глаза
Существуют разные заболевания глаз, затрагивающие роговую оболочку. Основные патологии роговицы:
- кератит;
- ксерофтальмия;
- кератоконус;
- кератомаляция;
- буллезная кератопатия;
- дистрофии роговицы.
Кроме перечисленных патологий, роговица может подвергаться механическому, термическому воздействию, повреждаться от попадания в глаз инородных тел.
Кератит
Болезнь приводит к воспалению и помутнению роговицы, появлению язвочек и болезненных ощущений. Другие симптомы патологии глаз:
- слезотечение;
- светобоязнь;
- покраснение глаза;
- снижение остроты зрения.
Кератиты бывают инфекционными (вирусными, бактериальными) или неинфекционными (возникающими после травм роговицы или всего глаза, на фоне аллергии, сахарного диабета). При отсутствии адекватного лечения заболевание неизбежно вызывает осложнения, среди которых наиболее опасны бельмо и слепота.
Ксерофтальмия
При ксерофтальмии происходит высыхание роговицы и конъюнктивы глаза. Болезнь протекает с неприятной симптоматикой:
- жжением, зудом в глазу;
- фотофобией;
- отечностью век;
- повышенной утомляемостью глаз.
Причин развития ксерофтальмии достаточно много. Это могут быть химические ожоги роговицы, поражение хламидией, климакс и менопауза, неправильное использование контактных линз для глаз, повышенные зрительные нагрузки. Лечение роговицы чаще всего проходит длительно и требует комплексного подхода.
Кератоконус
Нарушение имеет дегенеративный характер. При его развитии роговица глаза начинает истончаться и приобретает форму конуса. Патология сопровождается прогрессирующим ухудшением зрения, диплопией (двоением изображения). В тяжелых случаях происходит разрыв десцеметовой оболочки, отек роговицы глаза.
Такое заболевание способно возникнуть после повреждения глазного яблока. Другие причины развития кератоконуса глаз – нарушения в эндокринной системе, негативная наследственность. Во многих случаях патология сочетается с другими болезнями. Она способна поражать роговицу глаза на фоне экземы, астмы, поллиноза, поэтому пациент нуждается в особо тщательном лечении.
Кератомаляция
При такой аномалии на роговице появляются очаги некроза. Одновременно могут поражаться другие отделы глаза (конъюнктива, слезные железы). Кератомаляция протекает с отечностью роговицы, сильным слезотечением, повышенной чувствительностью глаз к свету, ухудшением зрительного восприятия.
Основные факторы развития болезни роговицы – белковое голодание, дефицит витамина А. Кератомаляция глаз способна сопровождать печеночные заболевания (вирусный гепатит, цирроз). Лечение патологии роговицы проводится комплексно.
Буллезная кератопатия
Если развивается буллезная кератопатия, в роговице глаза скапливается жидкость. Это приводит к формированию нарывов (булл). Они лопаются, вызывают болезненные ощущения, приводят к помутнению и отеку роговицы.
Основные причины возникновения патологии роговицы:
- травмы глаз;
- инфекции;
- дистрофия Фукса;
- некачественные операции на глазах.
Данное заболевание роговицы считается опасным, поскольку способно вызвать необратимую потерю зрения. Схема лечения буллезной кератопатии подбирается с учетом стадии болезни, выраженности негативных изменений в глазу.
Дистрофические патологии роговицы
К дистрофиям роговицы относятся наследственные заболевания, поражающие оба глаза. Симптомы таких патологий:
- помутнение роговицы глаза;
- светобоязнь;
- слезотечение;
- ощущение присутствия в глазу постороннего объекта;
- ухудшение зрительной функции.
Существуют разные формы дистрофии роговицы – стромальное помутнение, лентовидная, эндотелиальная, краевая дегенерация. Болезнь глаз стремительно приобретает тяжелую форму, поэтому нуждается в своевременном выявлении и эффективном лечении.