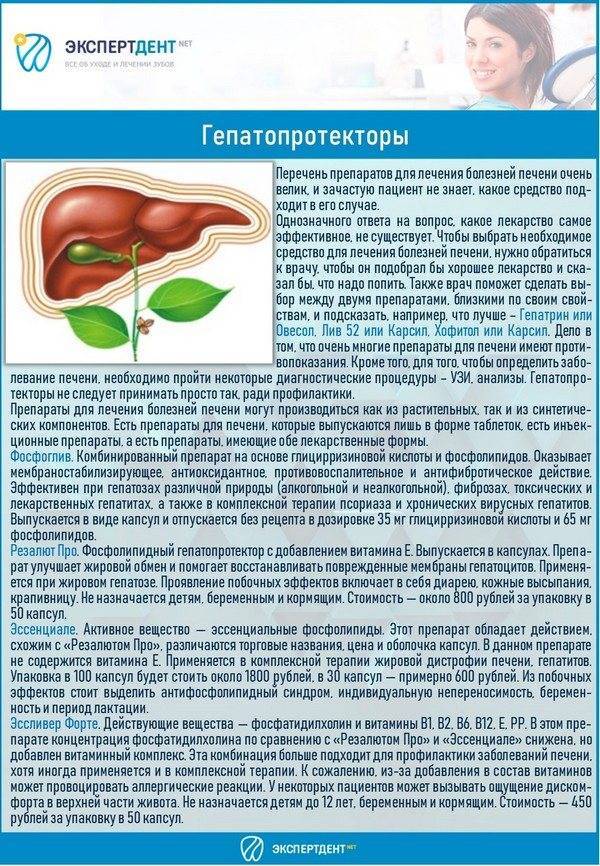
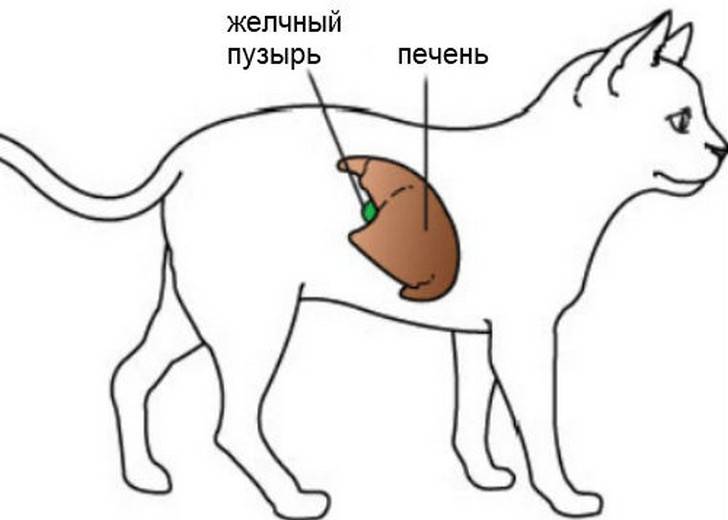
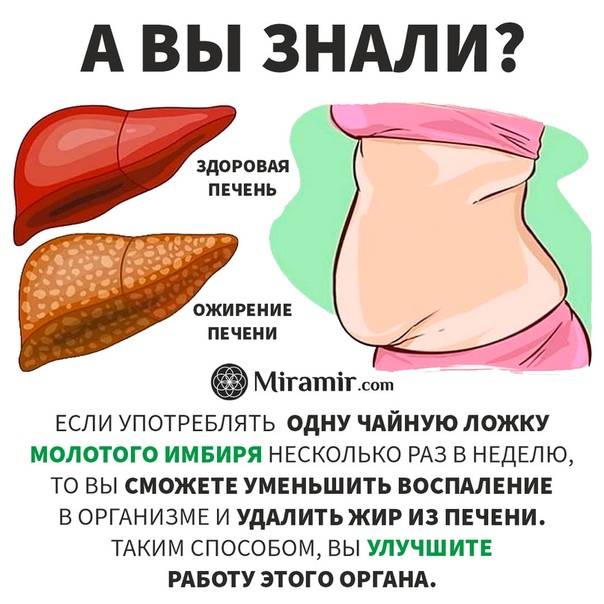
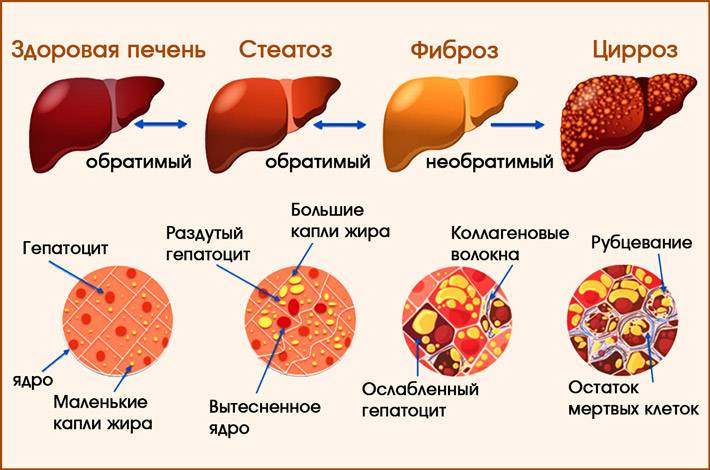
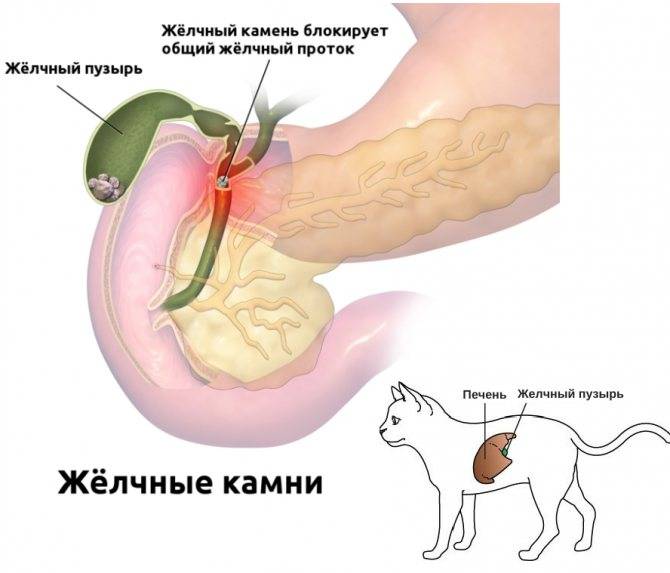
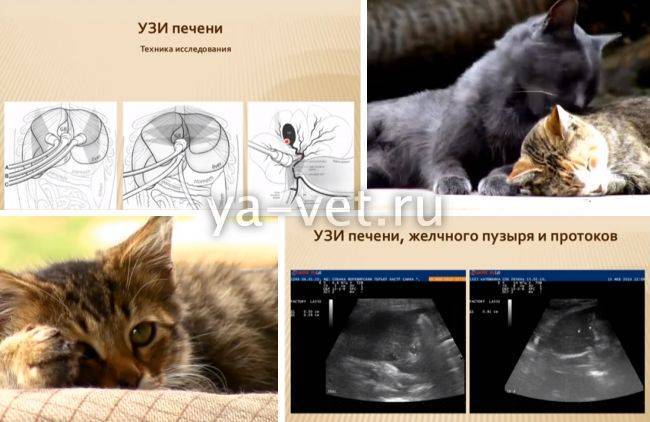
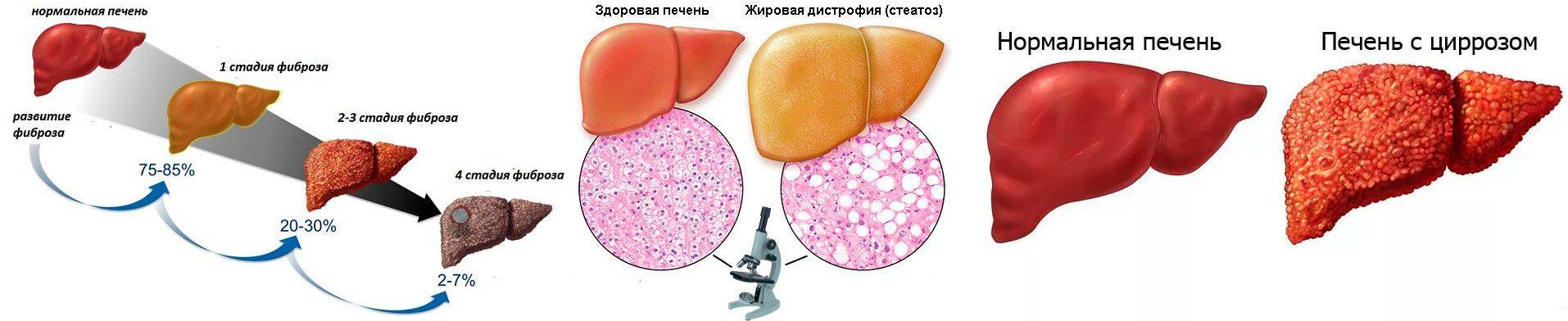
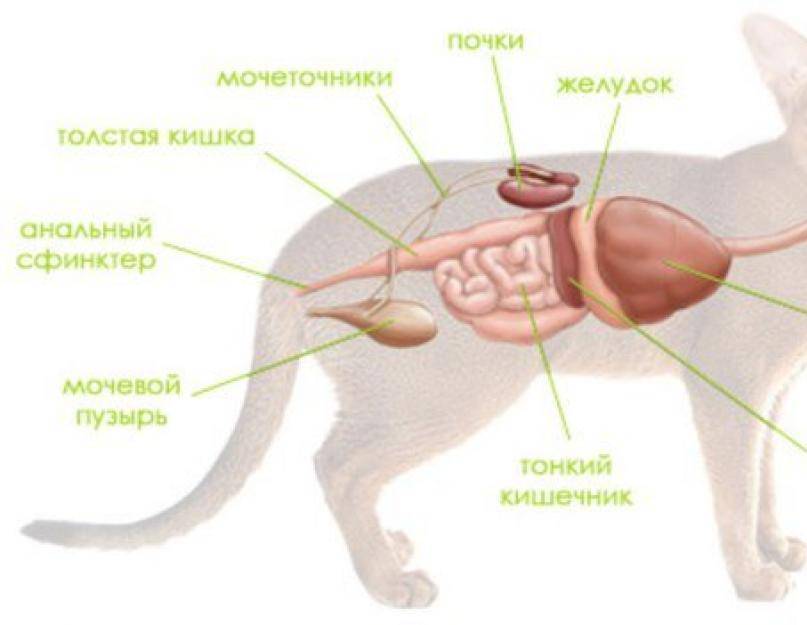
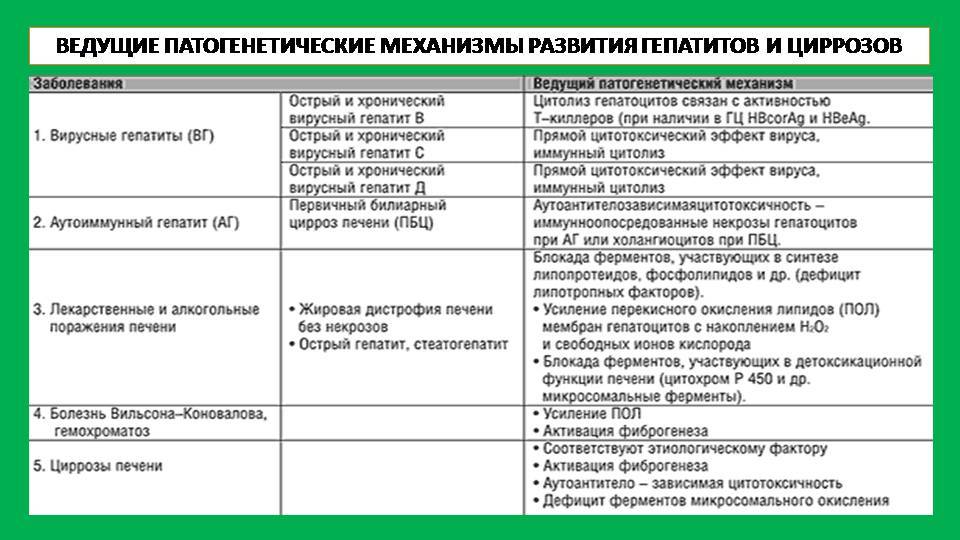
Наиболее распространенные заболевания печени
Существует множество патологий паренхиматозного органа, встречающихся у животных. Одни болезни диагностируются чаще всего, другие возникают крайне редко. Самые распространенные заболевания печени у кошек следующие:
- гепатит;
- гепатоз (перерождение печени);
- нейтрофильный и лимфоцитарный холангит;
- отравления;
- карцинома (опухоль злокачественного характера);
- печеночный липидоз;
- цирроз.
Кошки не менее подвержены онкологии, чем другие животные. Опухоли, поражающие печень, могут развиваться как непосредственно в самом органе, так и проникнуть в него из других систем организма.
Такая опухоль, как карцинома, обычно поражает желчевыводящий проток печени. В основном, раковые новообразования органа встречаются у возрастных животных и являются результатом метастазирования онкологических патологий других частей тела.
В очень редких случаях опухоль развивается из гепатоцитов.
Рак печени у кошек практически не поддается лечению, но при помощи химиотерапии можно значительно замедлить рост новообразований.
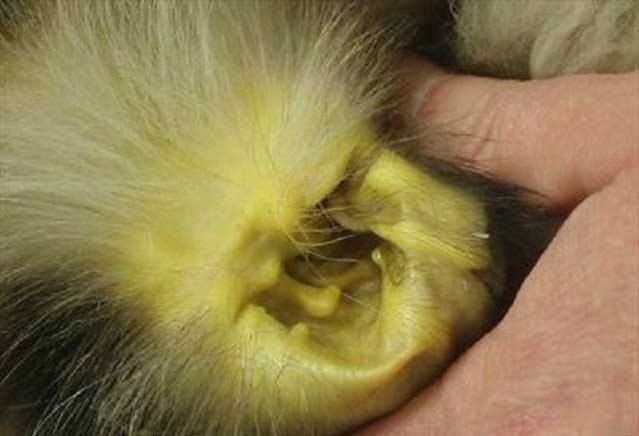
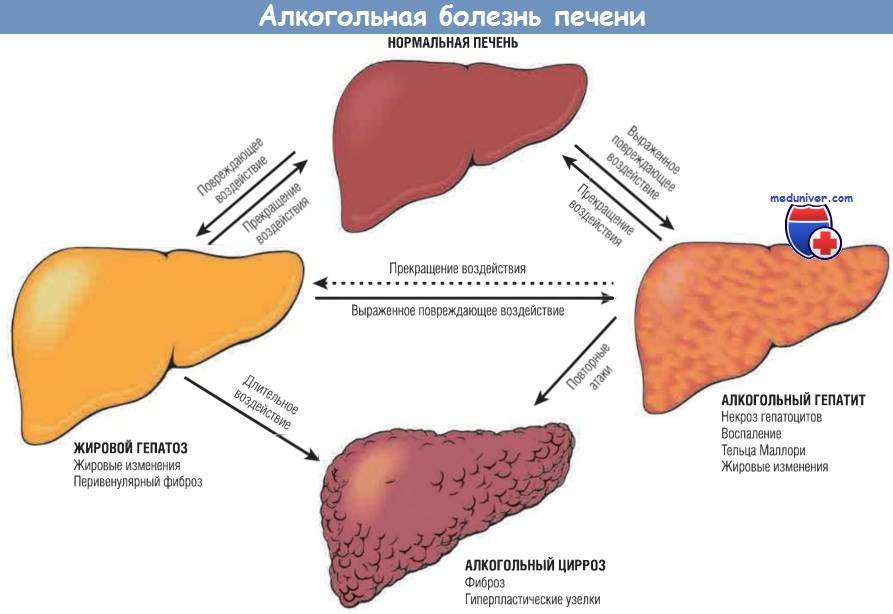
Чаще всего кошки страдают от дистрофии (гепатоз печени у кошек), различных токсических повреждений органа, вызванных воздействием ядов и вредных веществ, проникновения инфекционных агентов, провоцирующих гепатит.
Кошачьи заболевания печени всегда приносят тяжелый вред организму животного и не во всех случаях подлежат эффективному лечению.
Как правило, продлить жизнь можно той кошке, хозяева которой своевременно обратили внимание на подозрительные симптомы, появившиеся у пушистого любимца. Некоторые болезни, при отсутствии грамотной помощи ветеринара, быстро приводят к печеночной или почечной недостаточности
Некоторые болезни, при отсутствии грамотной помощи ветеринара, быстро приводят к печеночной или почечной недостаточности.
Нейтрофильный холангит
Болезнь возникает при попадании бактериальной инфекции в печень и приводит к воспалению органа. Заболевание часто протекает наряду с панкреатитом и болезнями кишечника.
Для диагностики нейтрофильного холангита требуется биопсия (для выращивания культуры возбудителя). Терапия заболевания предполагает использование противомикробных препаратов. Если лечение начато вовремя, дальнейший прогноз болезни – благоприятный.
Лимфоцитарный холангит
Заболевание неинфекционной природы. Точные причины патологии до конца не изучены, но большинство специалистов утверждает, что лимфоцитарный холангит – результат нарушения иммунной системы.
Болезнь приводит к увеличению печени в размерах, а также скоплению жидкости в брюшине. Диагностируют заболевание биопсией. В большинстве случаев патология поддается лечению, хотя существует немалый процент рецидивов.
Печеночный липидоз
Печеночный липидоз у кошек возникает в результате преобразования клеток печени в жировые. Характеризуется тяжелыми повреждениями и отеками паренхиматозного органа, а также значительным снижением его функции.
Чаще всего патология наблюдается у животных с лишним весом. Диагностируется липидоз посредством биопсии.
Отравления
Кошки особенно чаще других животных подвержены различным отравлениям, так как паренхиматозный орган пушистых созданий не в состоянии бороться со многими ядами и токсинами.
Отравления приводят к развитию таких болезней, как гепатит, липидоз, цирроз и др.
Гепатит
Гепатит является серьезным заболеванием паренхиматозного органа и приводит к разрушению клеток. В результате болезни происходит нарушение основных функций органа, а также всех обменных процессов, происходящих в организме.
Гепатит бывает токсическим (попадание ядов в организм животного) и инфекционным (внедрением в органы и ткани вирусов или бактерий).
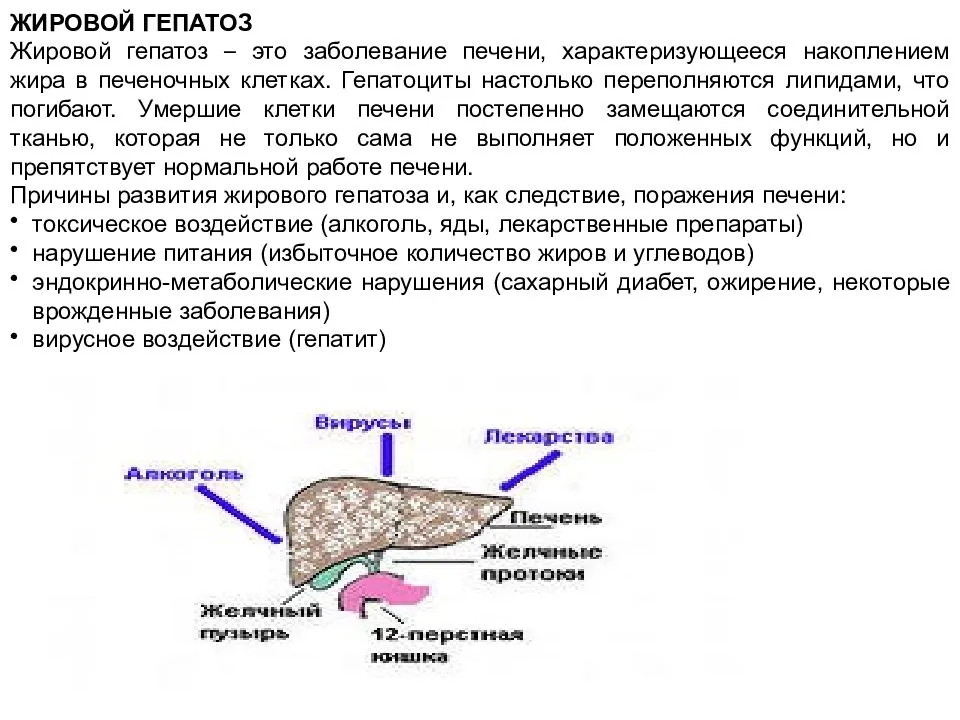
Гепатоз
Характеризуется дегенеративным процессом, протекающем в печени, вследствие чего гепатоциты становятся не способными к нормальному функционированию.
Признаки гепатоза очень схожи с симптомами гепатита, однако первая патология может долгое время протекать без всяких воспалительных проявлений. Диагностируют гепатоз с помощью биохимического исследования крови и биопсией.
Цирроз
Цирроз печени у кошек является тяжелой патологией, в результате которой происходит разрастание соединительной ткани в паренхиматозном органе.
У пораженной циррозом печени меняется структура и нарушаются функции. Орган сильно увеличивается в размерах, в брюшной полости образуется жидкость. Заболевание не поддается терапии.
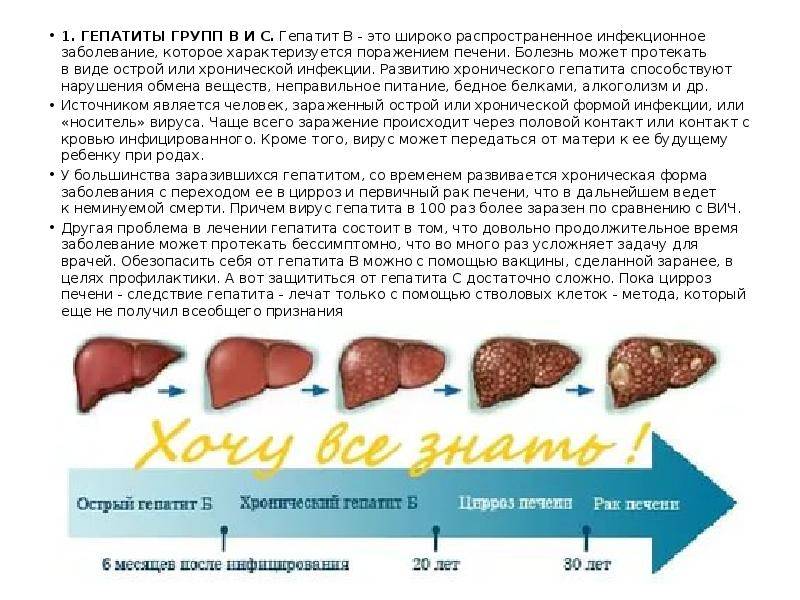
Жизненный цикл вируса гепатита В
Вирус гепатита В (ВГВ) имеет сложный жизненный цикл. Вирус проникает в клетку печени хозяина и транспортируется в ядро клетки печени. Оказавшись внутри ядра, вирусная ДНК трансформируется в ковалентно замкнутую кольцевую ДНК (cccDNA), которая служит шаблоном для репликации вируса (создания нового вируса гепатита В).
Жизненный цикл вируса гепатита В
Новый вирус HBV упаковывается и покидает клетку печени, при этом стабильная вирусная cccDNA остается в ядре, может интегрироваться в ДНК клетки печени хозяина, а также продолжать создавать новый вирус гепатита B.
Несмотря на то что жизненный цикл возбудителя гепатита достаточно хорошо изучен, он не полностью понят. Части этого репликативного процесса подвержены ошибкам, что объясняет различные генотипы или «генетические коды» вируса гепатита В.
Из-за мутационной изменчивости происходят ациклические варианты инфекции. Под так называемыми “мутантными вариантами” подразумевают течение заболевания, когда выработка HBsAg присутствует, а определить антитела к ядерному антигену и HBeAg невозможно. Такие случаи тяжело поддаются лечению интерферонсодержащими препаратами.
Только вакцинация защищает от всех видов генотипа вирусов гепатита В, в том числе мутантных.
HBV-вирус отличается очень высокой выживаемостью в окружающей среде. Он сохраняется:
- в замороженном виде около 20 лет;
- при хранении в холодильнике около одного года;
- при нахождении в сухой плазме в течение 25 лет.
Погибает при воздействии высокой температуры (1200°C) и одновременно давления (автоклав) после 45 минут, при температуре 1800°C (сухожаровой шкаф) после 60 минут. Инактивация вируса происходит через 2 часа при воздействии 2% хлорамина, а 1,5% формалина через неделю.
Различают несколько генотипов возбудителя, отличающихся структурой генома примерно на 8%, и имеющих строгое географическое распределение. Всего их 10, обозначаются от A до J. Они распространены в следующих странах/географических областях земного шара:
- тип A – в Европе, в Африке, в США, в Индии;
- тип B – в Индонезии, в Китае, во Вьетнаме;
- тип С – в США, в Японии, в Корее, в Азии, в Австралии, во Вьетнаме, в Китае, в Полинезии, в Тайване;
- тип D – в США, в России, в Индии, на Среднем Востоке, на Средиземноморском побережье;
- тип E – в Африке;
- тип F – в Полинезии, в Америке;
- тип G – только в Европе;
- тип H – на американском континенте;
- тип I – во Вьетнаме, в Лаосе;
- тип J – только в Японии.
Генотипы, кроме моно: E, G, H, I, J, разделяются на субгенотипы, которые также распространены в определенной области. Активная миграция населения, наблюдающаяся в последнее время, привела к отклонениям в распределении вируса в мире.
Такое разделение возбудителя гепатита В имеет значение для клинической практики, оценки вероятного исхода инфицирования и оценки проводимого лечения.
Установлено, что если развивается острая форма заболевания, вызванная инфицированием генотипами A, D, она с наибольшей вероятностью перейдет в хроническую форму, по сравнению с инфицированием генотипами B, C.
Заражение вариантом (генотипом) С характеризуется более выраженной тяжелой вирусной нагрузкой, по сравнению с В, и более частыми мутациями в основном промоторе гена BCP. Вариант D имеет распространенность мутаций BCP выше, чем генотип А.
Инфицирование генотипами C, D приводит к тяжелому течению заболевания с развитием цирроза и гепатоцеллюлярной карциномы, которое не реагирует на терапию препаратами группы интерферонов. В свою очередь виды вируса A, B отвечают на такое лечение.
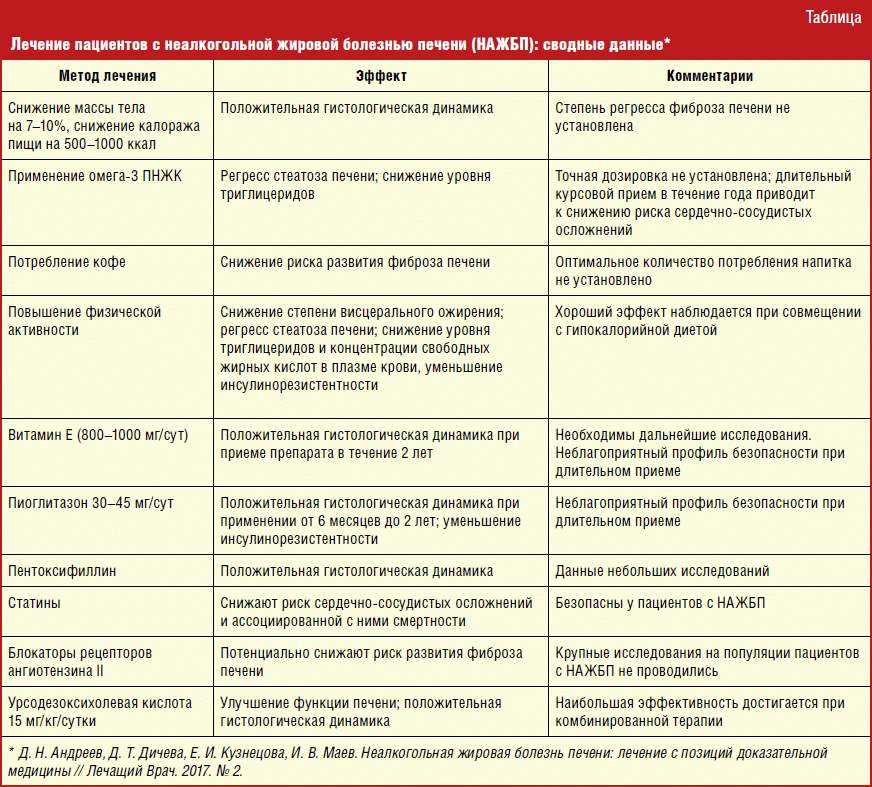
Неалкогольная жировая болезнь печени
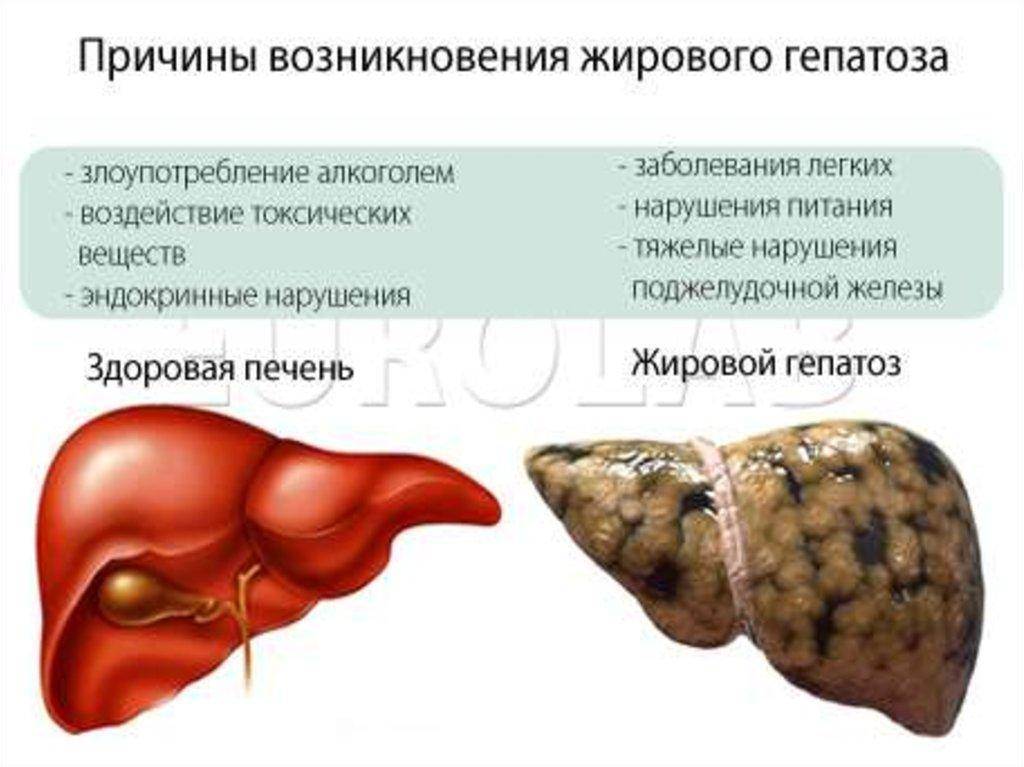
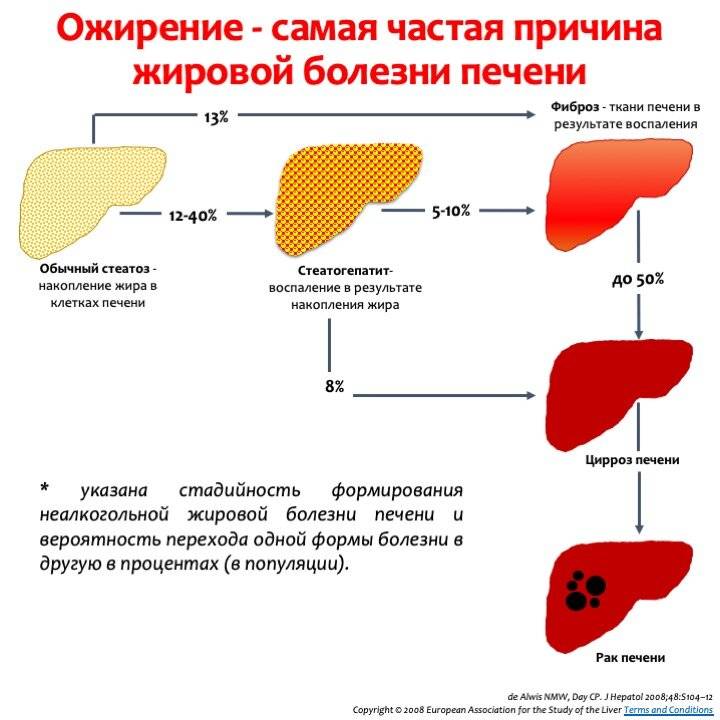
Неалкогольная жировая болезнь печени (НАЖБП) является самым распространенным ХЗП и приняла масштаб эпидемии. Развитие НАЖБП тесно связано с ожирением и ИР, поэтому распространенность данного заболевания среди пациентов с ожирением, нарушением липидного обмена и СД 2-го типа (СД2) достаточно велика. ИР присутствует у 66-83% пациентов с НАЖБП. Частота НАЖБП среди пациентов с СД2, по данным разных исследований, составляет 50-80%.
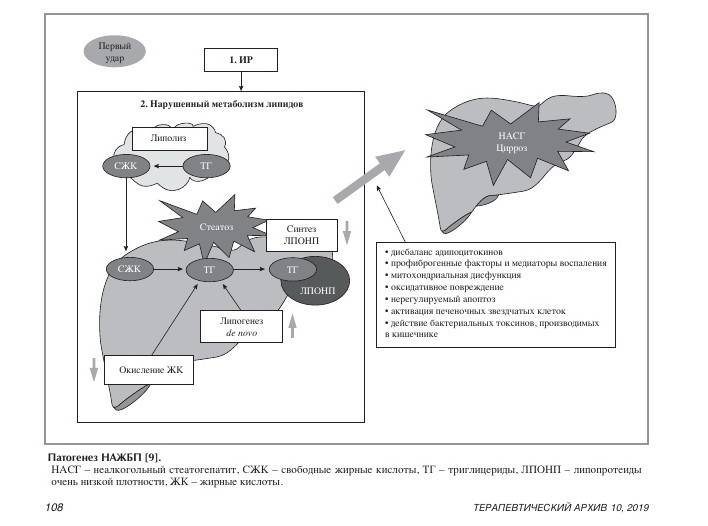
В развитии НАЖБП выделяют несколько этапов, начиная от жирового гепатоза без признаков воспаления до развития неалкогольного стеатогепатита (НАСГ) и ЦП. Патогенез прогрессирования заболевания от стеатоза до фиброза и цирроза представлен в виде теории «множественных ударов» (см. рисунок). Гиперинсулинемия, вызванная ИР, приводит к избыточному липогенезу de novo в печени и нарушенному ингибированию липолиза в жировой ткани, что, в свою очередь, влечет за собой избыточное поступление свободных жирных кислот из жировой ткани в печень. После накопления в печени жирных кислот она становится более восприимчивой к действию последующих «ударов», приводящих к печеночному повреждению и прогрессирова-нию до стадии НАСГ с фиброзом или без него. К этим «ударам» относятся оксидативное повреждение, апоптоз гепато-цитов, активация профиброгенных факторов, дисрегуляция адипокинов и активация звездчатых клеток печени.
Учитывая значимое сочетание НАЖБП с ИР и другими компонентами метаболического синдрома, данная нозология длительное время рассматривалась как печеночное проявление метаболического синдрома. Однако такое суждение сейчас устарело: НАЖБП можно рассматривать как ранний предиктор и решающий фактор в развитии СД и других клинических проявлений метаболического синдрома, при этом риск развития СД2 варьирует в зависимости от тяжести НАЖБП]. Это нашло подтверждение в работе R.V. Shah и соавт.: НАЖБП, диагностированная по данным компьютерной томографии, независимо ассоциирована с двукратно повышенным риском развития СД2.
ИР при НАЖБП имеет свои особенности. Помимо внутриклеточных механизмов, описанных ранее, для данного заболевания характерен липид-зависимый механизм развития ИР. Эктопическое накопление липидов в гепатоцитах повышает уровень диацилглицеридов, являющихся активаторами «новых» протеинкиназ, которые нарушают сигнализацию от рецептора инсулина внутрь клетки.
Как диагностируется НАЖБП?
Возникает вопрос, как вообще обнаружить это заболевание, так как в большинстве случаев оно протекает бессимптомно.
НАЖБП диагностируется в основном на основании УЗИ брюшной полости, в том числе печени. Интересно, что ожирение печени в большинстве случаев обнаруживается именно случайно, когда УЗИ проводится по другим причинам, например, для выявления камней в желчном пузыре или при диагностике боли в животе.
Жирная печень очень характерна на ультразвуковом изображении. Рентгенологи говорят, что печень «светится» на экране, она гиперэхогенная (ее эхо больше, чем у окружающих тканей).
Важно понимать, что ожирение печени также может возникать при других состояниях или заболеваниях, например, при злоупотреблении алкоголем, приеме определенных лекарств или гепатите С. Раннее обнаружение жировой ткани с помощью ультразвука очень важно
Ранняя диагностика НАЖБП помогает не допустить обострения заболевания — НАСГ, а также предотвратить развитие осложнений, важнейшим из которых является цирроз печени. Поэтому гастроэнтерологи рекомендуют регулярно проходить УЗИ печени (брюшной полости), даже если нет симптомов. Особенно это касается пациентов из групп риска.
Раннее обнаружение жировой ткани с помощью ультразвука очень важно. Ранняя диагностика НАЖБП помогает не допустить обострения заболевания — НАСГ, а также предотвратить развитие осложнений, важнейшим из которых является цирроз печени
Поэтому гастроэнтерологи рекомендуют регулярно проходить УЗИ печени (брюшной полости), даже если нет симптомов. Особенно это касается пациентов из групп риска.
 УЗИ печени (брюшной полости)
УЗИ печени (брюшной полости)
Группа или фактор риска — это статистическое понятие, ограничивающее группу людей с определенным состоянием или заболеванием, где вероятность возникновения определенного заболевания (в нашем случае НАЖБП) выше, чем в общей популяции. Следовательно, если риск развития неалкогольной жировой болезни печени у всего населения составляет 20-25%, то при сахарном диабете 2 типа этот показатель достигает 75%. Следовательно, диабет 2 типа является фактором риска развития НАЖБП.
Согласно европейским рекомендациям, ультразвуковое исследование брюшной полости следует обязательно проводить людям с:
- ожирением;
- факторами риска нарушения метаболизма — увеличение окружности талии, гипергликемия , гипетриглицеридемия , снижение холестерина ЛПВП, гипертония;
- стойкое повышение аланинаминотрансферазы (АЛТ).
Инфекционные заболевания печени
Признаки поражения печени могут быть осевым симптомом или одним из многих проявлений инфекционного заболевания. В первую группу заболеваний входят вирусные гепатиты, во вторую – бактериальные (лептоспироз, легионеллез, боррелиоз и др.) и паразитарные заболевания (шистосомоз, малярия).
Этиологические факторы инфекционных заболеваний печени включают вирусы, бактерии, грибы и паразиты.
Таблица 1. Обзор инфекционных заболеваний печени
| Тип возбудителя | Заболевания | Этиологические факторы |
| Вирусы | вирусный гепатит А, гепатит В, гепатит С, гепатит Е, цитомегалия, инфекционный мононуклеоз, желтая лихорадка, денге | HAV, Picornaviridae, HBV, Hepadnaviridae, HCV, Flaviviridae, HEV, CMV, Herpesviridae, EBV, Herpesviridae, YFV, Flaviviridae, Arbovirus gr B, Flaviviridae |
| Бактерии | бактериальные абсцессы печени, холангит, милиарная печень, туберкулез печени, туберкулезный холангит, актиномикоз печени, листериозный гепатит | E. coli, Str. Faecalis, Klebsiella spp., Proteus vulgaris, Bacteroides spp., Actinomyces spp., Как указано выше, Mycobacterium tuberculosi, Actinomyces israeli, Listeria monocytogenes |
| Риккетсии | Пятнистая лихорадка Скалистых гор, Ку-лихорадка | Риккетсия риккетсии, Rickettsia burnetti |
| Грибы | Кандидоз печени, гистоплазмоз, криптококкоз | Candida albicans, Hiatoplasma capsulatum, Cryptococcus neoformans |
| Паразиты | шистосомоз, трихомониаз, малярия, висцеральный лейшманиоз, амебиаз печени, токсокароз, заболевание капилляров печени, токсоплазмоз, лямблиоз, аскаридоз | Echinococcus granulosus, Echinococcus multilocularis, Schistosoma spp.*, Clonorchis sinensis, Fasciola hepatica, Fasciolopsis buski, Plasmodium spp.*, Leishmania donovani complex, Entamoeba histolytica, Toxocara helaramaxatia. |
* Только для патогенных видов человека.
Симптомы Токсической гепатопатии:
Клиническая картина. Наблюдается увеличение печени, особенно при отравлении четыреххлористым углеродом, фосфором, бледной поганкой, наибольшее увеличение печени на 6-10 сут с момента отравления. При пальпации печень мягкая, немного болезненная, ее края ровные.
Нередко при отравлении гепатотропными веществами появляются боли в правом подреберье разной интенсивности; иногда они напоминают печеночную колику и связаны с повышением давления в желчных ходах.
Частым симптомом токсической гепатопатии является желтуха разной степени выраженности. Гипербилирубинемия оказывает токсическое воздействие на нервную систему, вызывая энцефалопатию. Наблюдается вялость, заторможенность больного. В тяжелых случаях может развиться печеночная кома. Токсическая гепатопатия очень часто осложняется ДВС-синдромом и симптомами геморрагического диатеза. Обычно на 710 сут после отравления гепатотропными веществами возникают кровотечения через неповрежденную слизистую желудочно-кишечного тракта в связи с гипокоагуляцней или фибринолизом.
Токсическая гепатопатия бывает легкой, средней и тяжелой степени.
При легкой степени тяжести течения отсутствуют клинические проявления поражения печени, определяется незначительное увеличение уровня печеночных ферментов.
При средней степени тяжести течения умеренная клиническая симптоматика, желтуха и повышение уровня печеночных ферментов в крови.
Тяжелая токсическая гепатопатия, наряду с указанной симптоматикой, сопровождается острой печеночной недостаточностью н выраженным ДВС-синдромом.
Из-за чего поражается печень?
Во-первых, огромную роль играет некачественная (плесень) или просто неподходящая для кошек пища (копчености, например). Кроме того, огромное количество токсинов может поступать из кишечника, если он полностью забит гельминтами. Во-вторых, печень весьма чувствительна ко многим факторам инфекционной природы (вирусы, бактерии). Для этого органа чрезвычайно опасны любые проблемы с кровообращением (сердечная недостаточность), а также заболевания надпочечников, сопровождающиеся критическими изменениями гормонального фона организма.
Увы, но в некоторых случаях в заболеваниях печени виноваты медикаменты. И речь здесь идет не только о «самолечении», когда хозяева дают своим питомцам лекарства без предварительной консультации с ветеринаром. Для печени очень опасны тетрациклины, фенобарбитал, стероидные препараты и парацетамол. Кроме того, не следует забывать о различных болезнях, передающихся по наследству, а также онкологических патологиях.
Что содержат лекарства, отпускаемые без рецепта, и добавки для печени?
Нужно понимать, что добавка – это не лекарство, а вспомогательный препарат, т. е. таким средством невозможно вылечиться, можно только облегчить некоторые симптомы. Поэтому добавки продаются без рецепта.
Добавки для печени чаще всего включают:
- лист артишока (трава артишока);
- корень цикория;
- плоды расторопши;
- корневище куркумы.
При лечении печени используются препараты с силимарином – этот ингредиент обладает желчегонным действием, но также обладает детоксицирующими, противовоспалительными, желчегонными и антиоксидантными свойствами.
Силимарин – это комплекс соединений, полученных из плодов расторопши. Расторопша используется как вспомогательное средство при лечении многих заболеваний печени, включая гепатит, некроз печени, цирроз, повреждение кровеносных сосудов печени. Расторопша, пожалуй, единственное средство, которое можно пропить ради профилактики самостоятельно.
Расторопша
Примеры добавок и лекарств для печени, продающиеся без рецепта:
- Добавки, содержащие холин, L-орнитин, L-аспартат.
- Гепатил. Состоит из аспартата орнитина и холина – способствует правильному метаболизму жиров.
- Рафахолин Форте. Действующее вещество – дегидрохолевая кислота, которая увеличивает выделяемый объем желчи и поддерживает переваривание жиров.
- Силимарин – добавка, содержащая ингредиент – силимарин из экстракта семян расторопши.
- Печеночный чай, состоящий из сушеных и измельченных листьев мяты, плодов кориандра, травы трехцветной фиалки, плодов перца, корня одуванчика, травы лемонграсса, травы артишока.
- Комплексная добавка, используемая как вспомогательное средство для поддержания здоровья печени и желчного пузыря. В составе: экстракты куркумы; трава артишока; листья Andrographis paniculata, трава брахми, семена расторопши и хлореллы.
- Холезол – безрецептурная жидкость для полости рта, используется, среди прочего, при гепатобилиарных и пищеварительных расстройствах.
Сначала — 3 реальные истории наших пациентов
История 1: похудение, дорогие кремы и желчный пузырь
Пациентка П., 36 лет. На новом рабочем месте – высокие требования к внешности. Пациентка села на строгую диету, занялась спортом и похудела за месяц на 8 кг. Однако, усилились высыпания на коже – появились участки покраснения, шелушения, акне. Лечение у косметолога не помогло и даже дорогие средства для кожи не давали результата.
По совету очередного дерматолога пациентка пришла на обследование к гастроэнтерологу-гепатологу. На приеме пациентка вспомнила, что во время занятий спортом иногда ощущала покалывание в правом боку, но внимания не обращала. Врач назначил УЗИ, где были выявлены изменения в желчном пузыре: из-за нерегулярного питания он был спазмирован, стала накапливаться густая желчь, и это тормозило перистальтику кишечника. Врач назначил лечение, и порекомендовал питание 4-5 раз в день небольшими порциями. Постепенно состояние кожи улучшилось, боли перестали беспокоить.
Вывод: грамотные косметологи знают, как состояние кожи связно с работой внутренних органов. Поэтому часто советуют при проблемной коже проконсультироваться у гастроэнтеролога. Прислушайтесь, красивая кожа начинается со здоровья внутри.
История 2: высыпания на коже и гепатит
Пациент К, 34 года. Никогда не страдал от аллергии. Неожиданно появились высыпания по типу крапивницы, которые стали регулярно рецидивировать. Пациент неоднократно консультировался у аллерголога и гематолога. Противоаллергические средства совсем не помогали. Дошло до того, что высыпания стали появляться вообще без видимых причин. Состояние ухудшалось, присоединилась слабость, сонливость, утомляемость.
Заметив это, пациент пришел на обследование к гастроэнтерологу. Врач куратор назначил анализы, УЗИ с эластографией. Диагноз: хронический гепатит С, генотип 1а, фиброз 2 стадии. При дообследовании обнаружили лямблии – именно они и вызывали высыпания на коже. Пациент прошел соответствующий курс лечения и противовирусную терапию, высыпания исчезли.
Вывод: если у вас высыпания, не спешите закупать дорогие лекарства и садиться на строгую диету. Часто причина в другом. Проверьте печень и желчный пузырь.
История 3: кожный зуд и цирроз печени
Пациентка О., 54 года, обратилась в «ПолиКлинику ЭКСПЕРТ» по рекомендации дерматолога с жалобами на кожный зуд. Длительное лечение у дерматолога оказалось неэффективным, и была назначена консультация гастроэнтеролога-гепатолога.
Врач выяснил, что за несколько лет до появления кожного зуда в биохимическом анализе крови были выявлены изменения, из-за проблем с выработкой и выведением желчи из печени. Много лет пациентка работала с химическими удобрениями. Кроме того, гинеколог назначил ей для нормализации менструального цикла гормональные контрацептивы, которые она принимала длительное время.
Пациентку полностью обследовали по одной из комплексных диагностических программ, в том числе провели биопсию печени. Исключили токсический и лекарственный гепатит. Все это помогло установить окончательный диагноз: первичный билиарный цирроз печени. Пациентке назначены препараты желчных кислот и лечение кожного зуда. Сейчас пациентка чувствует себя удовлетворительно, кожный зуд исчез, биохимические показатели печени в норме.
Вывод: если ваша печень подвергалась перегрузкам — вы контактировали с токсичными веществами, длительно принимаете лекарства – периодически обследуйтесь. Так можно вывить потенциально опасное заболевание на ранней стадии.
Аммиак и глутамин
В патогенезе гепатоэнцефалопатии аммиак – наиболее изученный фактор. Аммиак выделяется при расщеплении белков, аминокислот, пуринов и пиримидинов. Около половины аммиака, поступающего из кишечника, синтезируется бактериями, а оставшаяся часть образуется из белков пищи и глутамина. В норме в печени аммиак превращается в мочевину и глутамин. Нарушение цикла мочевины ведут к развитию энцефолопатии. Уменьшение количества мочевины в крови может служить показателем развивающейся гепатоэнцефолопатии. Уровень аммиака повышен в крови у 90% пациентов. Содержание его в головном мозге может быть тоже увеличено. При пероральном получении солей аммония у некоторых больных может развиться гепатоэнцефолопатия.
Сама по себе гипераммониемия связана со снижением проведения возбуждения в ЦНС. Интоксикация аммиаком ведет к развитию гиперкинетического предсудорожного состояния. При гепатоэнцефолопатии основные механизмы действия аммиака заключаются в прямом воздействии на мембраны нейронов или на постсинаптическое торможение и в опосредованном нарушении функций нейронов в результате влияния на глутаматергическую систему.
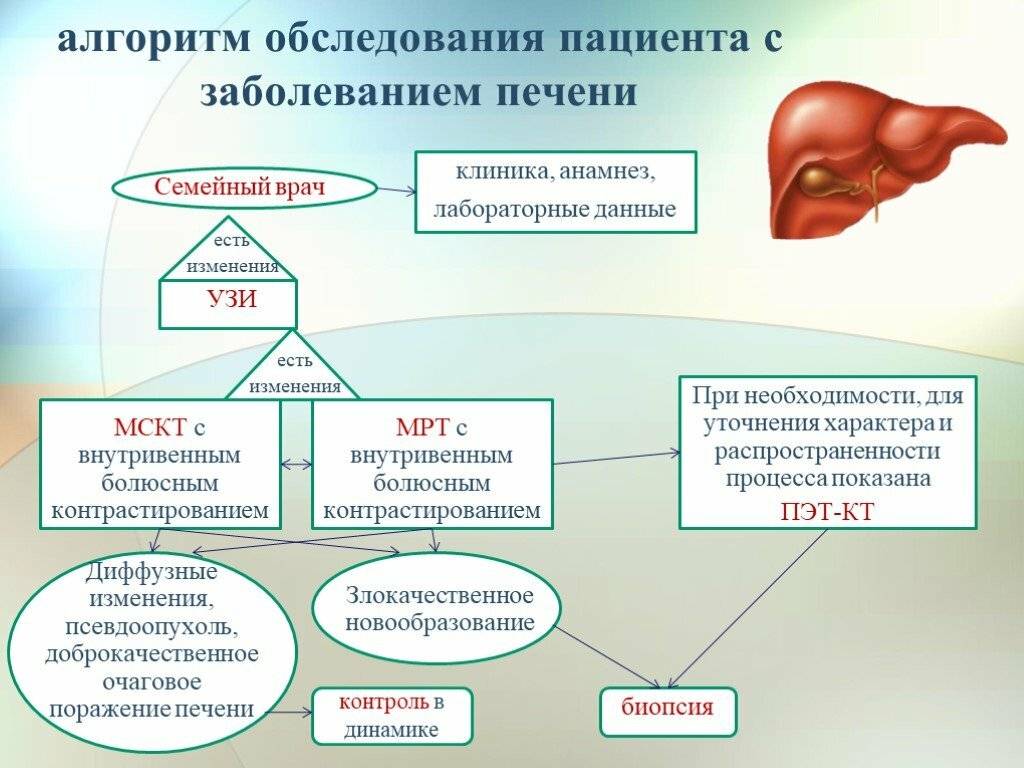
Инструментальная диагностика
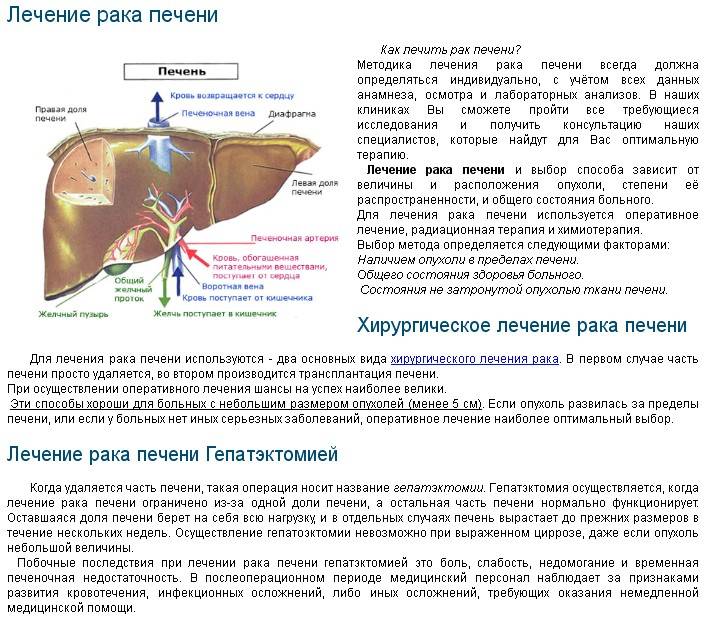
Для диагностики опухолей печени используются рентгенографические исследования, УЗИ, магнитно-резонансная томография (МРТ), компьютерная томография (КТ) и сцинтиграфия.
Результаты, полученные указанными методами диагностики играют ведущую роль при постановке окончательного диагноза. При этом ведущими задачами диагностики являются определение локализации опухоли, ее вид, степень инвазии опухоли в окружающие ткани и состояние лимфоузлов ворот печени.
При использовании современной аппаратуры рентгенографическое исследование органов брюшной полости в латеральной и вентро-дорсальной проекциях позволяет визуализировать опухоли в 86% и 73% случаев, соответственно.
УЗИ позволяет дифференцировать солидные образования и кисты, гемангиомы и злокачественные опухоли. Метод высоко информативен для определения локализации поражения и распространенности процесса.
Эхографическое изображение новообразований печени зависит от их типа и стадии развития. Печеночноклеточный рак визуализируется в виде единичных или множественных образований неправильной формы с неоднородной эхоструктурой, окруженных тонким гипоэхогенным ободком (рис. ). Капиллярная гемангиома на эхограмме представляется в виде овальных образований с повышенной эхогенностью и ровными четкими краями. Часто визуализируются также питающие опухоль кровеносные сосуды (рис. ). Кавернозная гемангиома характеризуется неоднородной внутренней структурой и наличием эхонегативных зон различной формы и разного размера (рис. ). Метастазы визуализируются в виде единичных или множественных образований неопределенной формы с неопределенной структурой и неровными краями. При наличии некроза и распада опухоли на эхограмме выделяется участки паренхимы печени со смешанной эхогенностью.
Компьютерная томография в настоящее время в гуманной и ветеринарной практике считается одним из классических методов диагностики различных новообразований печени(4, 6,7).
Магнитно-резонансную томографию можно считать одним из лучших методов выявления новообразований печени. Однако, из-за отсутствия аппаратов МРТ в ветеринарной практике он используется крайне редко.
К современным методам оценки функционального состояния печени в гуманной медицине является динамическая сцинтиграфия, которая заключается в введении больному изотопа препарата радия и одновременном проведении динамической сцинтиграфии. Этот метод позволяет точнее определить поглотительно-выделительную функцию печени, оценивая ее функциональные возможности. К сожалению, в доступной литературе данных об использовании данного метода в ветеринарной практики мы не обнаружили.
Цирроз опасен своими осложнениями
Опасность для жизни у больных циррозом печени представляют осложнения. К основным осложнениям относят кровотечения, печеночную энцефалопатию и кому, асцит, а так же развитие рака печени.
Кровотечение. Фиброзные рубцы в печени сдавливают внутрипеченочные кровеносные сосуды, что приводит к повышению давления в сосудах, приводящих кровь в печень, и их расширению. Это называется портальная гипертензия. В расширенных портальных сосудах образуются мешотчатые выпячивания – так называемое варикозное расширение вен. Наиболее часто варикозное расширение вен наблюдается в пищеводе, желудке, прямой кишке. Разрывы таких сосудов приводят к тяжелым и опасным для жизни кровотечениям.
Наиболее опасны кровотечения из варикозно расширенных вен пищевода и желудка. Поэтому всем больным с диагнозом цирроз печени показано проведение эзофагогастродуоденоскопии (ЭГДС) не реже одного раза в год для уточнения наличия варикоза вен, оценки риска кровотечения и при необходимости проведения профилактического лигирования этих вен. Это небольшая операция, которая проводится через эндоскоп и заключается в сдавлении варикозных узлов с помощью латексных лигатур. Такая операция проводится экстренно в случаях кровотечения для его остановки, но при наличии риска кровотечения ее лучше проводить профилактически. Кроме того, большое значение имеет соблюдение определенной диеты. Врач может также порекомендовать прием лекарств, снижающих давление в портальных сосудах, а также устраняющих эрозии и язвы слизистой оболочки.
Печеночная энцефалопатия и кома. При прогрессировании цирроза нарушается способность печени обезвреживать токсические вещества. Головной мозг особенно чувствителен к воздействию токсических веществ, в первую очередь аммиака, образующегося в кишечнике вследствие переваривания белковой пищи (так называемые «азотистые шлаки»). В результате наблюдаются расстройства функции центральной нервной системы в виде снижения памяти, замедления реакций, сонливости, заторможенности, дрожания рук, нарушении координации и др. При прогрессировании энцефалопатии развивается опасное для жизни коматозное состояние.
Поэтому пациенты с циррозом печени должны проходить регулярное обследование, направленное на оценку наличия и степени печеночной энцефалопатии, назначение адекватного лечения. Больным рекомендуют придерживаться диеты с различной в зависимости от тяжести нарушения функции печени степенью ограничения употребления животного белка (в основном, красного мяса). Назначаются лекарства, устраняющие запоры и уменьшающие токсичность «азотистых шлаков», препараты, связывающие аммиак в крови, и др.
Асцит, отеки. Асцит означает скопление жидкости в брюшной полости. Асцит является следствием портальной гипертензии, а также снижением синтеза альбумина в печени. Одновременно жидкость может скапливаться в грудной клетке (в полости плевры), наблюдаются отеки. Наблюдаются увеличение живота, уменьшение количество мочи, одышка. Асцит может осложняться развитием инфицирования брюшной полости, нарушением работы почек и др. Врач назначает таким больным диету с ограничением соли, мочегонную терапию, в основе которой применение спиронолактона, препараты для профилактики бактериальной инфекции и других осложнений. Пациент должен избегать избыточного назначения мочегонных, массивного выделения мочи (более 2-2,5 литров в сутки), регулярно контролировать выделение жидкости, анализы крови и наблюдаться врачом.
Первичный рак печени – это злокачественная опухоль, которая, в отличие от метастазов в печень рака других локализаций, развивается непосредственно в ткани печени. Цирроз печени является предраковым состоянием. Наибольший риск рака печени у больных вирусным и алкогольным циррозом печени. После устранения причины цирроза печени риск развития рака печени уменьшается в десятки раз, но все-таки он остается.
Так как ранние стадии первичного рака печени имеют успешное лечение, все больные циррозом печени должны регулярно (не реже 1 раза в 6 месяцев) проходить обследование, включающее обязательное и исследование уровня онкомаркера печени – альфафетопротеина. В некоторых случаях требуются дополнительные исследования ( и др.).
Гемохроматоз
Гемохроматоз представляет собой болезнь «накопления», вызванную перегрузкой организма железом и его отложением в печени, сердце, эндокринных органах, коже и суставах. Выделяют первичный (наследственный) и вторичный гемохроматоз (в результате избыточного приема железа, бета-талассемии, ХЗП, влияющих на обмен железа).

Различные нарушения углеводного обмена выявляются у 50-85% пациентов с гемохроматозом, при этом риск развития СД на 65% выше, чем у здоровых людей. Патогенетические механизмы взаимосвязи этих состояний активно изучаются. В результате избыточного поступления железа в клетки печени и поджелудочной железы происходит истощение их лизосомальной активности, что в дальнейшем ведет к угнетению (изменению) метаболизма клеток, мито-тической активности, смерти клеток путем апоптоза. Это постепенно приводит к ЦП и развитию ИР, в случае токсического воздействия избыточного железа возможно и прямое повреждение в-клеток поджелудочной железы, ведущее к инсулиновой недостаточности, развитию СД.
Большое внимание в последние годы уделяется роли наиболее часто встречающихся при гемохроматозе мутаций С282У и Н63Б ИГЕ-гена в развитии СД. Так, по данным исследования Б.К
Мос/икк! и соавт., наличие мутаций С282У является фактором риска развития СД2 , Н63Б — диабетической нефропатии (ОР 1,5; 95% ДИ 1-2,1). Результаты другой работы продемонстрировали связь СД1 и С282У (ОР 4,6; 95% ДИ 2,0-10,1). Выдвинуты предположения о возможности выявления данных мутаций в качестве маркера развития СД у пациентов с гемохрома-тозом.
Диагностика и лечение неалкогольной жировой болезни печени
КТ органов брюшной полости
Стоимость: 6 000 руб.
Подробнее
Для постановки диагноза применяют ряд обследований:
- .
- печени.
- Лабораторная диагностика (клинический и биохимический анализ крови).
- органов брюшной полости.
Лечение НАЖБП начинается только после постановки диагноза.
Терапия консервативная. Назначают диету, исключают все вредные и провоцирующие факторы. Основное лечение жировой болезни печени состоит в приеме препаратов, защищающих клетки печени от дальнейшего разрушения.
Суть лечения состоит в защите оставшихся клеток печени и снижении веса. При снижении массы тела всего на 5% пациенты отмечают заметное улучшение
Важно снижать вес постепенно, резкое похудение может привести к обострению заболевания. Соответственно, лечение гепатоза печени представляет собой целый комплекс консервативных мер, направленных на регресс заболевания и на улучшение самочувствия пациента
Наши врачи
Павлова Надежда Михайловна
Врач – гастроэнтеролог, кандидат медицинских наук
Стаж 32 года
Записаться на прием

Подистова Елена Анатольевна
Врач – гастроэнтеролог, врач высшей категории
Стаж 32 года
Записаться на прием

Игнатова Татьяна Михайловна
Врач-гепатолог, гастроэнтеролог, доктор медицинских наук, врач высшей категории
Записаться на прием

Демборинский Олег Иванович
Врач гастроэнтеролог, кандидат медицинских наук, врач высшей категории
Стаж 30 лет
Записаться на прием

Харламенков Евгений Алексеевич
Врач-терапевт, врач-гастроэнтеролог, врач-гепатолог
Стаж 9 лет
Записаться на прием

Щербенков Игорь Михайлович
Врач – гастроэнтеролог, кандидат медицинских наук
Стаж 23 года
Записаться на прием

Стасева Ирина Вячеславовна
Врач – терапевт, гастроэнтеролог, кандидат медицинских наук
Стаж 21 год
Записаться на прием
Профилактика НАЖБП
Главная рекомендация по профилактике данного заболевания состоит в ведении здорового образа жизни. На первом месте стоит поддержание нормального веса и правильное питание
Важно исключить как можно больше факторов риска: следить за массой тела, не переедать, избавиться от вредных привычек
В числе мер профилактики также ведение активного образа жизни, умеренные физические нагрузки и правильный питьевой режим.
Наши услуги
| Название услуги | Цена в рублях |
|---|---|
| УЗИ органов брюшной полости (печень, желчный пузырь, поджелудочная железа, селезенка) | 3 800 |
| Эластография печени (метод сдвиговой волны) | 4 000 |
| МСКТ органов брюшной полости и забрюшинного пространства живота | 6 000 |
- Постхолецистэктомический синдром
- Гепатиты